лечение коленного сустава, наколенники и фото
Содержание статьи
Занятие спортом, особенно на профессиональном уровне, ведёт к чрезмерным физическим нагрузкам, которые испытывает костно-мышечная система. Тренировочный процесс в активных видах спорта (волейбол, баскетбол, спортивная гимнастика) приводит к частой травматизации нижних конечностей.
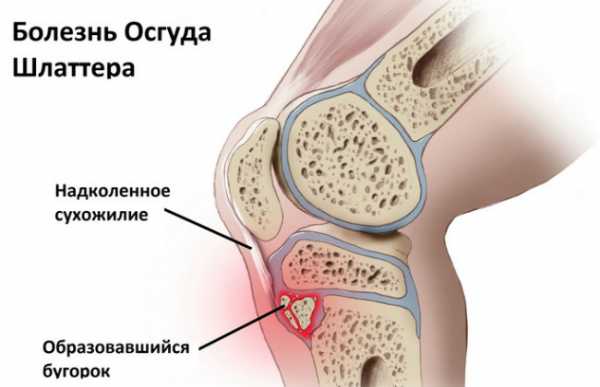
Из-за этого в детском и подростковом возрасте возрастает риск развития болезни Шляттера. При этом заболевании происходит разрушение бугристости большеберцовой кости в районе прикрепление сухожильных фасций.
Что такое болезнь Осгуда-Шляттера коленного сустава?
Впервые данная разновидность патологии коленного сустава была систематизирована и описана врачом Осгудом Шляттером (или Осгуд Шлаттер) в 1906 году, именем которого впоследствии был назван этот недуг.
Кроме этого, в медицинской литературе болезнь может встречаться под другими названиями:
- Асептическое поражение большеберцовой кости с местом локализации в эпифизе.
- Остеохондропатия бугристого участка большой берцовой кости.
Патологический процесс развивается постепенно, изначально поражается хрящевая ткань коленного сустава. Из-за чего под коленной чашечкой образуется выпячивание (в виде шишки).
С течением времени, происходит перерождение ткани хряща в костную, и как следствие может нарушаться амплитуда движения коленного сустава.
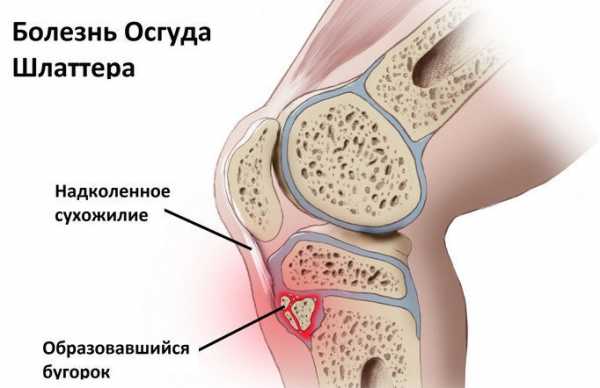
Болезнь Шляттера коленного сустава
Детальное изучение этой болезни позволяет установить, что по своей сути она является проявлением остеохондроза. В связи с этим, по международной классификации (МКБ 10)ей присвоен цифровой код М92.5 (остеохондроз в юношеском возрасте, с местом локализации на большой берцовой кости).
Причины возникновения болезни Шляттера коленного сустава
Несмотря на то, что данное заболевание исследуется уже длительное время, окончательного ответа о его этиологии ещё не дано. В основном практикующие специалисты склоняются к мнению о том, что провоцирующим фактором является систематическае травматизация коленного сустава.
В связи с этим, существует ряд факторов, которые увеличивают шанс развития данной патологии:
- Длительная нагрузка на сумочно-связочный аппарат коленного сустава.
- Часто получаемые микротравмы в области колена.
- Нарушение целостности или растяжение сухожильных фасций.
- Переломы берцовой кости и голени.
Болезнь Шляттера у подростков
Основной пик развития данной патологии фиксируется у подростка в период формирования костного скелета. У юношей он соответствует 12-14 годам, а у девочек 11-13.
В подростковом периоде, болезнь возникает из-за следующих факторов:
- Возрастной. Частота заболевания в возрасте от 10 до 15 лет имеет более высокие показатели, чем у взрослого населения.
- Зависимость от пола. Чаще регистрируется у мальчиков, так как они введут более подвижный образ жизни.
- Физическая активность. Развитию недуга в подавляющем большинстве случаев, подвержены дети, которые занимаются активными или силовыми видами спорта (хоккей, футбол, баскетбол, тяжёлая атлетика).
Болезнь Шляттера коленного сустава у взрослых
Из-за того, что зоны роста костного скелета закрываются после достижения 25 летнего возраста, процесс возникновения этой патологии у взрослого человека наблюдается крайне редко.
У взрослого населения, болезнь могут вызывать полученные травмы колена, вывих, перелом, растяжение связок, повреждение хрящевой ткани.
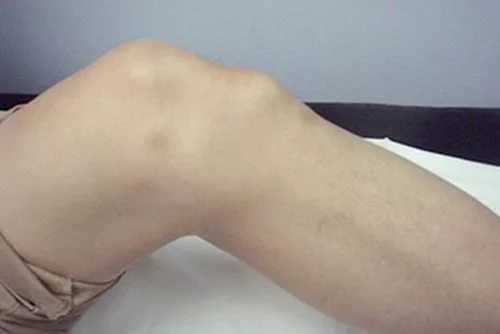
Проявление болезни Шляттера
Диагностика
Опытному врачу ортопеду не составляет большого труда распознать заболевание и установить диагноз, даже не прибегая к дополнительным видам исследования. Для этого выслушивается жалобы пациента, которые сопоставляются с данными внешнего осмотра.
Для подтверждения диагноза и дифференцирования с туберкулезом, остеомиелитом или опухолью, применяется:
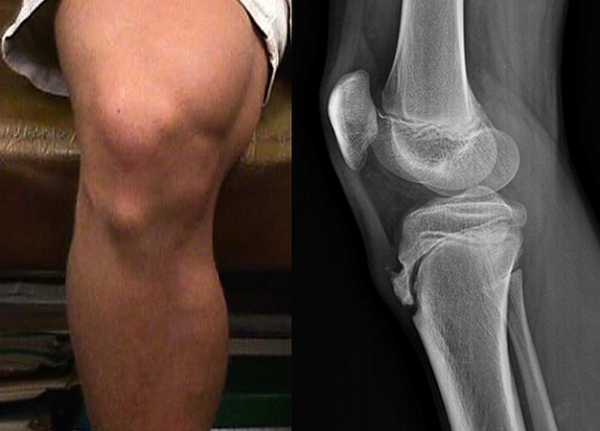
- Рентгенологическое исследование сустава. Рентген помогает установить наличие опухоли, ушиба или растяжения сумочно-связочного аппарата (так же он может быть утолщен). Кроме этого боковая проекция позволяет судить о состоянии бугристости коленного сустава (наличие изолированных костных фрагментов).
- Допускается использование методов УЗИ или МРТ при необходимости.
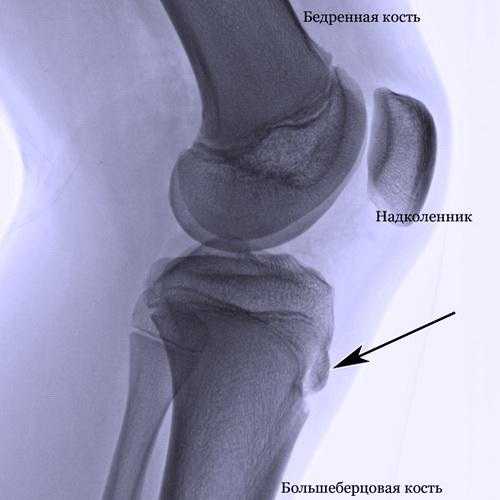
Рентген снимок колена с болезнью Шляттера
Для исключения патологических процессов инфекционного характера назначается:
- Клиническое исследование крови.
- Анализ крови на ПЦР и С-реактивный белок.
- Проведение ревмо-проб.
Симптомы в зависимости от стадии болезни
Для этого патологического процесса характерно поэтапность развития.
Различают три степени этого состояния:
- 1 степень. Может появляться незначительная боль в коленном суставе, но при визуальном обследовании появление характерной шишки не обнаруживается.
- 2 степень. Под коленной чашечкой вначале появляется едва заметный бугорок, который имеет возвышенное положение по сравнению с соседними участками тела. Боли приобретают интенсивный характер.
- 3 степень. Процесс становится хроническим, при визуальном обследовании обнаруживается выступающая шишка под коленом. Она на ощупь может иметь повышенную температуру и сильно болеть. Иногда могут появляться первые признаки нарушение амплитуды движения в суставе.
Последствия болезни Шляттера коленного сустава
Ранняя диагностика и соблюдение полного объема лечебных мероприятий позволяет исключить развитие возможных осложнений и негативных последствий.
Но в некоторых случаях может происходить:
- Мениск изменяет положение (он смещается вверх).
- Появление постоянного чувства дискомфорта в виде болевого синдрома из-за развившегося остеоартроза.
- Нередко колено будет работать как «барометр», повыситься болевая чувствительность на смену погоды.
Лечение болезни Шляттера
Чтобы обеспечить излечение от этой патологии в кратчайшие сроки, необходимо использовать комплексное лечение, которое предполагает применять следующие методики и средства:
- Использовать фиксаторы и бандажи разнообразных видов .
- Применять кинезиотейпирование или тейпирование коленного сустава.
- Лечить фармакологическими препаратами.
- Допускается использование физиотерапевтических процедур и массажа.
- Ежедневно использовать гимнастические упражнения поддерживающие тонус коленного сустава.
- Операбельная терапия.
- Методики и рецепты народного врачевания.
Фиксаторы при остеохондропатии
В зависимости от стадии течения болезни могут применяться различные виды фиксаторов.
Они имеют разную конструкцию и обеспечивают разную степень жесткости:
- Циркулярный наколенник из ткани. Изготавливается преимущественно из натуральной ткани или шерсти животных. Помимо фиксации коленки, обладает согревающим действием.
- Наколенник-фиксатор неопреновый. Отличается длительным сроком эксплуатации, имеет небольшую массу и обеспечивает оптимальную фиксацию в коленном суставе.
- Ортез. По сравнению с вышеперечисленными ортопедическими изделиями, применение ортеза обеспечивает качественную фиксацию сустава. Это становится возможным из-за наличия в нём боковых пластин, которые плотно прилегают к участкам тела.
- Тутор. Самый жесткий фиксатор, действие которого соизмеримо только с гипсовой лангетной. Основным достоинством этого изделия, является возможность сохранять объём движений.
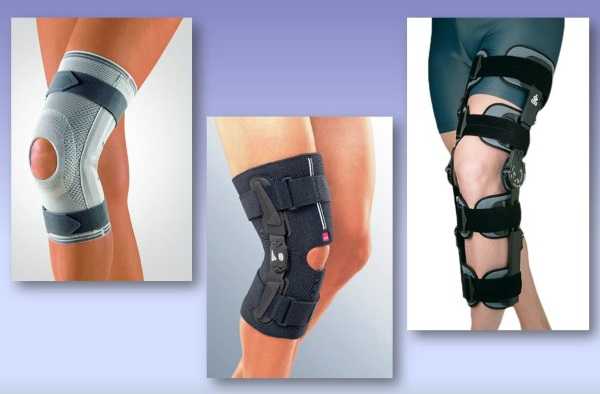
Наколенники помогают зафиксировать сустав
Кинезиотейпирование или тейпирование коленного сустава
Данная методика появилась относительно недавно. Возможность её осуществления связана с выпуском особой ленты — кинезиотейпа. Кинезиотейп наклеивается на кожу, обеспечивая возможность повышать физические нагрузки на сустав.
Правильное использование аппликации позволяет носить тейп-пластырь до 14 дней. При этом он не нарушает распорядок дня, и дает возможность принимать банные процедуры.
Существуют некоторые различия между тейпированием и кинезиотейпированием. В первом случае предполагается лечебная иммобилизация (может быть болезненной), с применением обычного пластыря. Она, как правило, ограничивает подвижность и облегчает нагрузку на сустав.
Кинезиотейпирование применяется для увеличения подвижности и сохранения полного объема движений в суставе.

Кинезиотейпирование сустава при болезни Шляттера
Медикаментозная терапия
Применение аптечных средств позволяет уменьшить болевые ощущения, которые заметно снижают качество жизни пациента.
В этом случае доктор назначает использование препаратов обладающих спазмолитическим и анальгезирующим действием:
- Но-шпа.
- Спазмалгон.
- Кетанов.
- Но-Шпа
- Кетанов
- Спазмолгон
Применяются наружные средства в качестве растирок:
- Фастум гель.
- Финалгон.
- Алором и мазь на основе Индометацина.
- Мазь для снятия болей Финалгон
- Индометацин в форме свечей
- Фастум
В стадии обострения используют:
В качестве поддерживающей терапии назначают препараты, в составе которых присутствует:
- Кальций.
- Витамины группы Е и В (Компливит).
- Ибупрофен для обезболивания
- Диклофенак в таблетках
- Компливит Кальций Д3 в сиропе
- Кальций Д3 в таблетках
Физиотерапия
Аппаратные процедуры дают позитивную динамику в случае длительного применения физиотерапии (не менее 3 месяцев).
Для восстановления полной подвижности сустава и устранения болевых ощущений применяют:
- Курсы токов высокой частоты и магнитотерапия (способна оказывать положительное воздействие в 60% случаев).
- Электрофорез с лидокаином, хлористым кальцием или никотиновой кислотой. Если не наступает положительный эффект, с помощью электрофореза вводится Калия йодид или Аминофиллин.
- Метод ударно-волновой терапии осуществляется пневматически или с помощью электромагнитного излучателя. Аппарат воспроизводит фокусированное волны, которые проникают глубоко в ткани, снимая воспаление.
- Квантовая терапия при помощи лазера. Основана на применении лазера низкой интенсивности, который расширяет кровеносные сосуды, тем самым восстанавливая трофические процессы в тканях.
- Использование аппликаций парафина и озокерита позволяет обеспечить быстрое снятие симптомов воспаления.
- Массаж, способен оказывать регенерирующее действие на мышечные группы и сухожильные фасции.
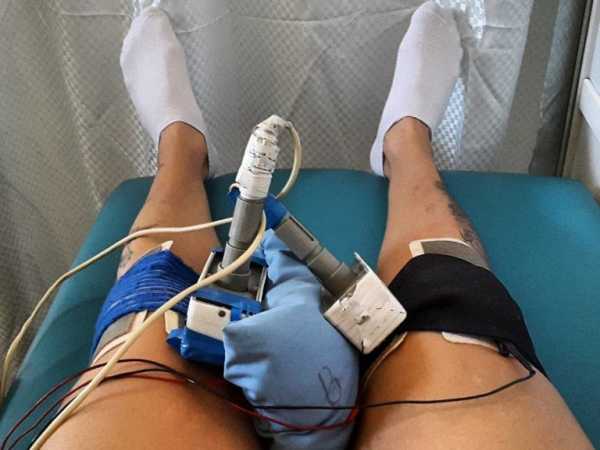
Электрофорез на коленный сустав
ЛФК для коленного сустава
Чтобы лечебная гимнастика возымела должный эффект, её необходимо проводить ежедневно, желательно в одно и то же время (по утрам).
Очень важно распределить тренировочный процесс, чтобы он способствовал расслаблению мышечных групп бедра и сумочно — связочного аппарата коленного сустава.
С этой целью рекомендуется выполнять ЛФК или утреннюю зарядку, в состав которой включается следующие упражнения:
- В положении стоя поочередно поднимать левую и правую ногу, согнутую в колене, стараясь максимально приблизить к грудной клетки. Опускание конечности производить плавно, подтягивая носок к себе, чтобы возникло напряжение в икроножных мышцах.
- Произвести упору на одну ногу, и закрыв глаза пытаться сохранить равновесие, при этом вторая нога должна быть согнута в колене.
- Сидя на полу, вытянуть ноги перед собой. Попеременно производить движение носками кончиков пальцев ног на себя, и от себя.
- В положение лежа приподнять ноги, и выполнять движения напоминающие кручение педалей велосипеда.
- Сесть на пол в позе лотоса (как при занятии йогой), руками обхватить пальцы ног, и пытаться локтями рук надавливать на колени, приближая их к поверхности пола.
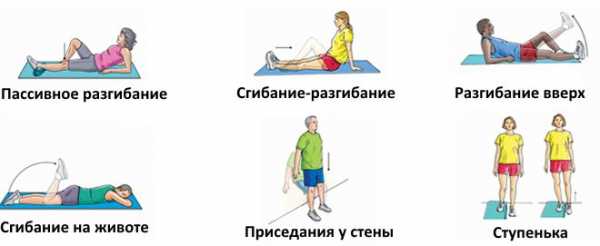
Упражнения для лечения сустава
Количество повторений по лечебной физкультуре происходит по 10 раз.
Операбельная терапия коленного сустава при болезни Шляттера
Операционное вмешательство, это радикальный метод, который применяется при отсутствии позитивной динамики в лечении если:
- Терапия осуществлялась более 2 лет.
- Развиваются осложнения, которые нарушают целостность кости, или ведут к разрыву связок надколенника.
- Диагноз был установлен после 18 лет.
В основе операции лежит резекция очагов, которые подверглись некротизации (разрушению), и введению импланта фиксирующего бугристость берцовой кости.
Рецепты народного врачевания
В качестве дополнительного лечения в домашних условиях, после согласования с доктором, можно применять методики альтернативной медицины:
- Для компресса очень хорошо подойдёт настой из сухих корневищ окопника и чернокорня. Для приготовления настоя берется по 5 ложек каждого ингредиента, после чего они заливаются кипятком, и настаивается 10-12 часов. Повязка с компрессом должна находиться на колене не более 8 часов.
- Снять болевые ощущения поможет пихтовое масло, если его использовать утром и вечером.
- Использование масла из семян подсолнечника или оливковое также для компресса допускается.
Профилактика остеохондропатии Шляттера
Для предотвращения развития этого заболевания необходимо:
- Соблюдать меры безопасности при проведении тренировочного процесса.
- После тренировки применять физиотерапевтические процедуры для профилактики (ванны, гидромассаж, охлаждающие компрессы).
- Следить за состоянием массы тела.
- Период интенсивных тренировок должен сопровождаться хорошим питанием, а в качестве витаминизированной добавки использовать поливитаминные комплексы с достаточным содержанием кальция.
Правильное питание при заболевании Шляттера
В основе диетического питания, при этом заболевании, лежит употребление продуктов с повышенным содержанием витаминов и кальция:
- Ежедневный рацион должен включать овощи, богатые содержанием грубой клетчатки (капуста, свекла и тыква, болгарский перец и томаты). Из фруктов необходимо отдавать предпочтение абрикосам, цитрусовым, хурме.
- Большим содержанием кальция обладает кисломолочная продукция (кефир, ряженка и йогурт).
- Стараться избегать употребления жирных сортов мяса, по возможности замещая их постной говядиной, мясом курицы, морепродуктами (сардины, камбала, тунец).
Занятия спортом и болезнь Шляттера
Чтобы ускорить восстановительный процесс костной ткани и сухожилий спортсмена, необходимо обеспечить минимальные физические нагрузки на коленный сустав.
Большинство специалистов в области хирургии и ортопедии считают, что использование традиционных методик терапии предполагает отложить тренировочный процесс на несколько лет.
Кроме этого, для устранения ощущения дискомфорта в результате болевого синдрома необходимо отстранение от спортивных тренировок от года до трёх лет.
Заболевание Шляттера и служба в армии
Призывной возраст в Российской Федерации распространяется на молодых людей достигших 18 лет. К этому времени данная патология находится в стадии регресса. И поэтому она не является причиной освобождения от воинской повинности и призыва в армию.
Возможна отсрочка, если возникает необходимость произвести полный курс лечебных мероприятий (обычно она составляет от 6 до 12 месяцев). Призыв не осуществляется в том случае, если болезнь Шляттера привела к функциональному нарушению двигательной способности сустава.
Лечение в Израиле и Европе
Терапия этой патологии в лечебных клиниках Израиля имеет ряд преимуществ, так как в основе лечебного процесса используется новейшие технологии, позволяющие устранить симптомы заболевания в кратчайшие сроки.
Кроме этого, в отличие от лечебных центров Германии или Италии, стоимость лечения значительно ниже.
В лечебный процесс, включается использование полного объема физиотерапевтических процедур, а при необходимости, после 14 лет может применяться оперативное вмешательство, с последующим реабилитационным периодом.
Заключение
Заболевание Шляттера в основном хорошо поддается терапии и его можно вылечить. Болевые симптомы исчезают навсегда, и воспоминаниям об этой болезни является наличие шишки под коленным суставом, что является только косметическим дефектом.
Оперативное вмешательство показано только в некоторых случаях. Её проведение обычно не вызывает никаких опасений, так как она не относится к категории повышенной сложности.
Отзывы о лечении болезни Шляттера

nehrusti.com
Болезнь Шляттера коленного сустава: причины, симптомы и лечение (с фото)
Болезнь Осгуда-Шляттера чаще всего проявляется достаточно болезненной шишкой, которая располагается ниже чашечки колена. Проявление заболевания – в подростковом и детском возрасте (чаще всего в период созревания).
Чаще всего проявляется у тех детей, которые ведут спортивный образ жизни, которые требуют быстрых изменений движения с позиции траектории (баскетбол, футбол), нередко проявляется у гимнасток и тех, кто занимается фигурным катанием. Прыжки (различной сложности), бег, также могут стать причинами развития заболевания.
Особенности болезни
Это патологические состояние большеберцовой кости, вернее ее бугристости, которое также носит название остеохондропатия. У подростков каждая трубчатая кость на окончаниях имеет своеобразные хрящевые дополнения, посредством которых в процессе роста кость становится длиннее. В тоже время, ткани хряща не такие прочные, именно по этой причине в моменты прыжков, сильных физических нагрузках, при травмах они могут сминаться.
Такое действие приводит к тому, что данная зона воспаляется и отекает, появляется серьезное проявление болезненности. Организм же в свою очередь пытается восстановить нормальное состояние зоны, что при водит к возникновению образования в виде костной шишки.
Причины
Заболевание Шляттера достаточно неприятное поражение, которое приводит к своеобразной деформации, а также ограничивает подвижность сустава. К таким последствиям приводят такие факторы:
- Слишком высокая, причем постоянная нагрузка на колено. Возникают микротравмы хряща, что провоцирует развитие патологии.
- Достаточно существенная подвижность сочленения. Она может быть связана с тем, что связки и окружающие мышцы являются достаточно слабыми.
- Заболевания костей, чаще всего воспалительного характера. Речь идет о том, что после определенных травм, если не была оказана грамотная медицинская помощь, развиваются различные патологии, включая неправильное срастание элементов. На фоне всего этого нередко возникает серьезное воспаление. Также воспаление провоцируется тем, что части разрушенной ткани хрящевого типа попадают в суставной промежуток и начинается процесс их разложения.
- Инфекционные поражения сочетаются не только с повреждением ткани хряща, но также с повреждением мягких тканей, что создает благоприятную атмосферу для развития болезни Шляттера на фоне возникшей инфекции мышц.
Чем это опасно?
- При отсутствии правильного воздействия болезнь переходит в форму хронического типа. Болевой эффект проявляется постоянно, после завершения роста ребенка движение сустава ограничивается, отек проявляется сразу же после серьезных нагрузок.
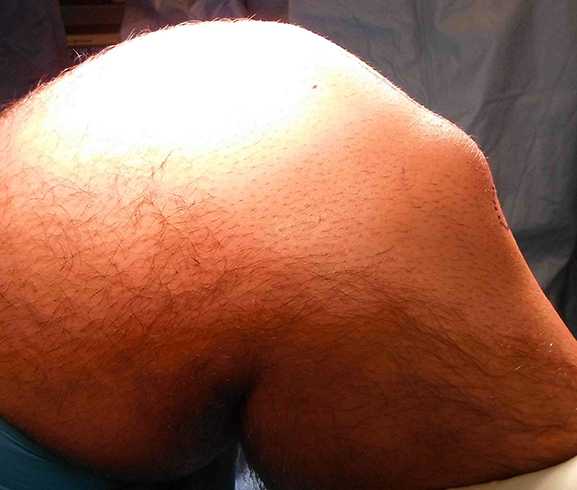
- Появление крупной шишки на колене. Размеры ее могут быть разными, но она практически не мешает двигаться. В тоже время, если она самостоятельно не рассосется (такое бывает достаточно часто), то она останется навсегда.
- На фоне увеличенного сочленения, формируются воспалительные процессы (при поражении тканей мягкого типа процессы гнойного характера).
Симптомы
Симптоматика может быть разной, но в основном болезнь Шляттера проявляется так:
- Формируется изначально легкое, в последствии ярко-выраженное проявление отечности сустава.
- При движении болевой эффект достаточно сильный, такой же эффект возникает при пальпации берцовой кости.
- Во всей конечности ощущается значительное напряжение, в пораженном месте ощущение некого стягивания, тяжести в мышцах.
- Движение сустава имеет своеобразные ограничения, при активных спортивных тренировках боль будет увеличиваться, а возможности движения – снижаться.
- Возможна гипотрофия мышц, коленный сустав в данном случае становится слишком подвижным.
Следует отметить, что при заболевании симптоматика может быть менее выражена и проявляться лишь незначительным дискомфортом. Интенсивность симптомов будет возрастать по мере прогрессивного развития заболевания. Боль напрямую зависит от напряжения и длительности воздействия на сустав.
Диагностика
- Внешний осмотр.
- Оценка ощущений (изучение симптоматики).
- Сбор данных обо всех заболеваниях и травмах конечностей.
- Рентгенография.
- Исследование ультразвуком.
- Томография компьютерного типа.
Методы лечения
Болезнь Шляттера в большинстве случаев поддается терапии.
Медикаментозная:
- Прием препаратов обезболивающего характера с эффектом воздействия на процессы воспаления (тайленол, ибупрофен). Курс приема незначительный.
- Витаминные комплексы (в частности витамин В).
Физиотерапия:
- Применяются варианты терапии ультразвукового формата, которая позволяет сразу же после первого приема существенно снизить проявление симптомов.
- Магнитотерапия, в данном случае используются варианты импульсного поля, такое воздействие обеспечивает снятие отека и проявлений боли.
Также применяется метод физкультуры лечебного плана. Данный метод применяется для растяжения четырехглавой мышцы и разработки сухожилий подколенного типа. Это позволяет снизить уровень нагрузок и предотвратить образование травм.
Рекомендуется снизить физическую активность и обеспечить покой сустава. При проявлении отека можно прикладывать холод. Также используются специализированные наколенники, которые позволяют обеспечить сниженную нагрузку на сустав.
Профилактика
Чтобы предотвратить возникновение болезни Шляттера нужно выполнять ряд правил:
- Если ребенок активно занимается спортом нужно обеспечить правильное питание, а также обеспечить чередование тренировок с отдыхом.
- Если возникают травмы, даже незначительные, рекомендуется обратиться к врачу.
- При первых проявлениях патологии следует посетить ортопеда.
- Снижать нагрузку на сустав, потреблять витаминные и минеральные комплексы для общего укрепления организма.
Последствия и осложнения
Возникновение шишки, которая не рассасывается, и чтобы ее устранить, нужно будет применять оперативное вмешательство. На фоне отсутствия грамотного лечения заболевания могут развиваться иные патологии – артриты, артрозы, процессы воспаления и пр.
Похожие материалы:
Болезнь Шляттера: стадии, лечение, последствия
Болезнь Шляттера – это асептическое поражение головки большеберцовой кости, которое возникает вследствие постоянных физических нагрузок во время наиболее интенсивного роста костей у ребенка. Клиническая картина болезни Шляттера является ничем иным как некрозом костной и хрящевой ткани большеберцовой кости. Для патологии характерно формирование шишки в области нижнего полюса коленной чашечки без видимых на то причин. Среди исследователей данное заболевание принято называть остеохондропатией бугристости большеберцовой кости – именно такой термин чаще всего используется ортопедами и травматологами в процессе заполнения медицинской карточки пациента.
Впервые патология была описана в 1906 году американским хирургом Осгудом и его швейцарским коллегой Шляттером. Поэтому довольно часто в литературе встречается и другое название недуга – болезнь Осгуда-Шляттера.
Болезнь Шляттера является преимущественно заболеванием юных спортсменов, патология связана с повышенными нагрузками на еще не окрепшие кости ребенка. По медицинской статистике, болезнь Шляттера в большинстве случаев встречается в возрасте 10-18 лет, и это вполне закономерно, поскольку именно в данный период наблюдается наиболее интенсивный рост костей у ребенка. Обычно шишка начинает появляться только на одном колене, но возможен вариант и с одновременным поражением обоих коленей. Намного чаще патология диагностируется у мальчиков, поскольку они традиционно чаще усиленно занимаются спортом. В целом, около 20% спортсменов, которые в юном возрасте начинают заниматься профессиональным спортом, имеют болезнь Шляттера. Среди тех детей, которые не занимаются спортом профессионально, заболевание встречается намного реже, всего в пяти процентах случаев.
Симптомы
Начало заболевания практически бессимптомно – редкие боли в области колена во время физических нагрузок.
После максимальных нагрузок (соревнования, интенсивные тренировки) начинает появляться болевой синдром в колене.
Боли в колене при надавливании, подъеме и спуске по лестнице, сгибании и разгибании, при приседании, иногда даже при ходьбе. В некоторых случаях боль может не стихать даже в состоянии покоя.
Интенсивные боли при выполнении физических упражнений.
Наличие шишки немного ниже надколенника. Припухлость в области коленного сустава, отек мягких тканей.
Общие симптомы (озноб, повышение температуры тела) и симптомы воспаления (гной, покраснение) отсутствуют.
Клиническая картина может ослабевать на несколько недель, но спустя некоторое время снова возвращается.
Причины болезни Шляттера
Основной причиной развития болезни Шляттера являются интенсивные физические нагрузки, которые не всегда под силу детскому организму. В первую очередь, речь идет о занятии ребенка профессиональным спортом: постоянные тренировки, соревнования, которые требуют максимальной выкладки, довольно часто таким образом из организма выжимаются все ресурсы для достижения результата. Повышенный риск развития данной патологии дают такие спортивные дисциплины, как: баскетбол, волейбол, футбол, фехтование, фигурное катание, хоккей, бокс, каратэ, борьба, спортивная гимнастика, тяжелая и легкая атлетика, а также горнолыжный спорт, спортивные танцы, балет. Исходя из перечисленного списка, можно сделать вывод, что риск повышается при выполнении наклонов, беговых упражнений и особенно прыжков.
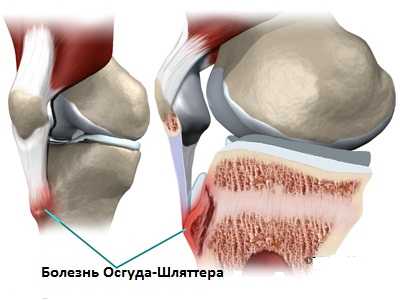
Причина данного заболевания заключается в том, что в процессе выполнения тренировок (наклоны, приседания, прыжки) активно начинает работать четырехглавая мышца бедра, поэтому под воздействием повышенных нагрузок квадрицепс провоцирует растягивание сухожилия, которое соединяет большеберцовую кость и коленную чашечку. В результате максимального и порой чрезмерного напряжения сухожилие подвергается мелким надрывам, микротравмам, что в свою очередь приводит к нарушению кровоснабжения в зоне бугристости большеберцовой кости. На такие отклонения организм ребенка реагирует разрастанием костной ткани, что в итоге приводит к формированию костной шишки немного ниже надколенника. Спустя некоторое время такая шишка становится причиной отмирания части большеберцовой кости – наблюдается некроз костной ткани.
Дополнительным толчком к развитию болезни Шляттера или резкого рецидива может стать перелом голени, ранение, ушибы, разрыв связок, вывих коленного сустава.
Диагностика
При возникновении болей в колене ребенка необходимо отвести на консультацию к ортопеду. Врач выполнит осмотр коленного сустава на предмет отека и проведет оценку подвижности бедра и колена. Также доктор тщательно расспросит о наличии других тревожащих симптомов, наличии перенесенных ранее травм, патологий у ребенка и у близких родственников. Решающую роль в диагностике патологии имеет рентгенография коленного сустава, которая позволяет рассмотреть на снимке область крепления сухожилия надколенника к большеберцовой кости. Для большей наглядности и полноты клинической картины рентгенографическое исследование выполняется в боковой и прямой проекции.
Для уточнения диагноза может быть назначено дополнительное исследование: компьютерная томография, МРТ, денситометрия, УЗИ коленного сустава, в случае подозрения на наличие инфекции – лабораторное исследование (ПЦР, анализ крови).
Дифференциальная диагностика патологии проводится с опухолями кости, сифилисом, остеомиелитом, переломом большеберцовой кости.
Лечение болезни Шляттера
В большинстве случаев требуется консервативное лечение, которое проводится под контролем травматолога или ортопеда. В первую очередь, стоит сократить уровень физических нагрузок на сустав, в некоторых случаях для этого требуется наложение гипсовой повязки. Основой консервативной терапии при болезни Шляттера является прием противовоспалительных и обезболивающих препаратов. Обязательно должна быть назначена лечебная физкультура с комплексом упражнений для растягивания подколенных сухожилий, связки надколенника, которая прикрепляется к большеберцовой кости. Также следует выполнять упражнения для тренировки мышцы бедра.
Важную роль в терапии патологии отводят физиотерапевтическим методам: массажу, парафиновым и грязевым ваннам, электрофорезу с прокаином и кальцием, УВЧ, магнитотерапии.
После курса терапии допускаются щадящие нагрузки на область коленного сустава: исключают прыжки, бег, приседания, но допускают езду на велосипеде, плавание.
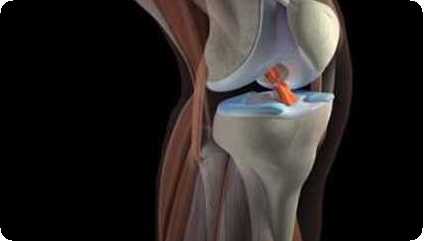
В некоторых случаях (когда присутствует существенное отмирание костной ткани) требуется хирургическое лечение данного заболевания. При проведении вмешательства пораженные некротическим процессом ткани удаляют, а бугристость большеберцовой кости фиксируют при помощи костного трансплантата.
Консервативное лечение может продолжаться от полугода до трех лет (в редких случаях терапия растягивается на пять лет). В целом, прогноз заболевания благоприятный, но у многих пациентов шишка под наколенником остается на всю жизнь. Острые боли ослабевают, иногда развиваются ноющие боли в колене в виде реакции на смену погоды. Если после наступления улучшения снова начать нагружать поврежденный сустав тренировками и соревнованиями, возможно смещение надколенника, деформация коленного сустава, остеоартроз, поэтому нагрузки стоит свести к минимуму.
doctoroff.ru
у подростков, взрослых и детей, лечение
Суставные заболевания нередко лишают нашу жизнь радости передвижения. Причем проблемы могут обнаруживаться не только у взрослых, но и у детей. Патологии часто приводят к деформации костей. При этом изменения могут оставаться на всю жизнь. Болезнь Осгуда Шлаттера — это специфическая патология, которая чаще всего обнаруживается у подростков, и связана с особенностями их возрастного развития и роста.
Общее описание
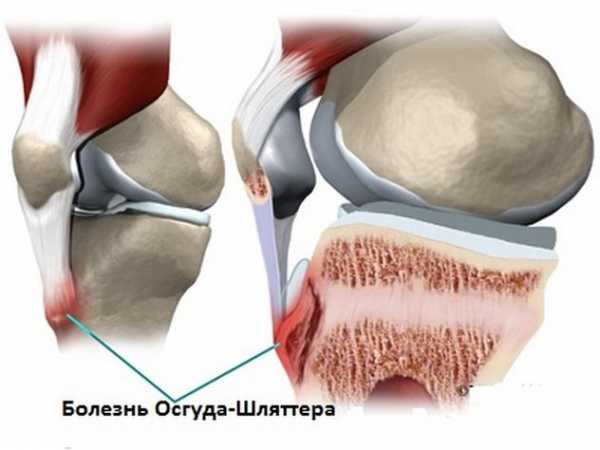
Другое название заболевания — » остеохондропатия бугристости большеберцовой кости». Оно характеризуется нарушением образования кости. Заболевание Осгуда не передается от человека к человеку, так как не имеет инфекционной природы. После повреждения соединения происходит отмирание бугристого участка большой берцовой кости.
На ее конце располагаются хоны роста, которые построены из хрящевой ткани, не отличающейся особой прочностью. Именно ее повреждение вызывает боль и отечность сочленения. Эти же симптомы также вызывается разрывом связок, который также провоцирует заболевание Шляттера.
У взрослых болезнь Осгуда Шлаттера диагностируется крайне редко. Она больше характерна для детей и подростков от 10 до 18 лет. Причем болезнь Осгуда распространена среди спортсменов. При правильной терапии выздоровление практически полное.
Важно! Чаще заболевание диагностируется у мальчиков.
Причины и возможные осложнения
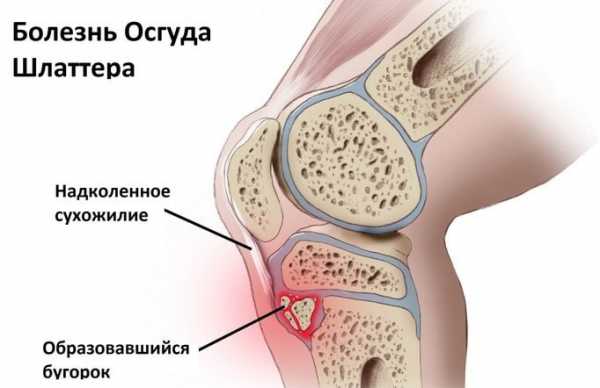
Заболевание Шляттера – это очень неприятное поражение коленного сустава, которое обычно ограничивает подвижность сочленения. Существуют такие причины возникновения болезни:
- Слишком высокая постоянная физическая нагрузка на колено;
- Сильная подвижность сочленения, которая может быть спровоцирована слабостью мышц и связок;
- Воспалительное заболевание костей;
- Инфекционное заболевание колена.
У детей и подростков болезнь Шляттера проходит без существенного консервативного или оперативного лечения. Однако в некоторых случаях она дает осложнения:
- Переход в хроническую форму, при которой боль будет чувствоваться постоянно. В этом случае патология Осгуда дает о себе знать даже после завершения роста ребенка.
- Появление шишки на колене. Она имеет небольшие размеры и практически не мешает двигаться, но приносит неприятные ощущения. Однако если шишка не рассосется, то она останется навсегда.
- Припухлость коленного соединения. Болезнь Осгуда Шлаттера характеризуется некоторым увеличением сочленения в размерах.
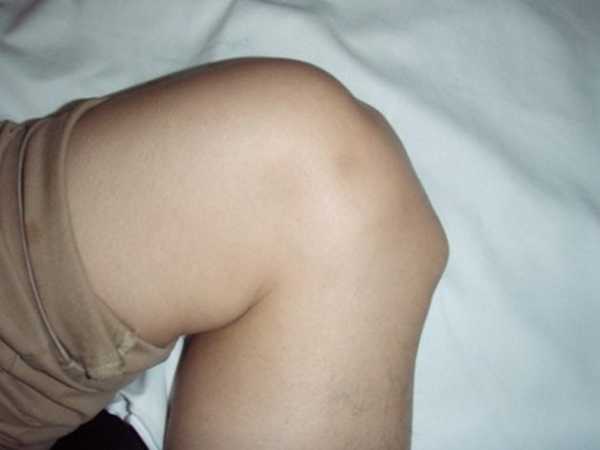
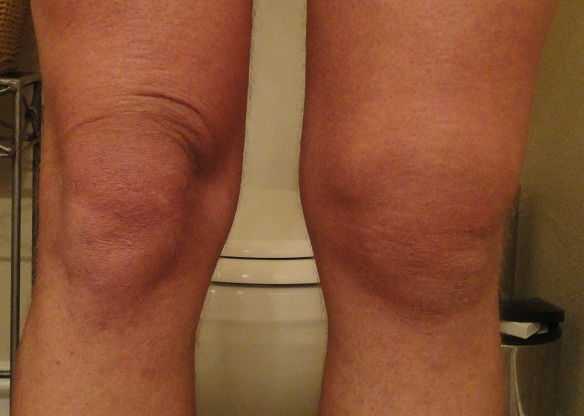
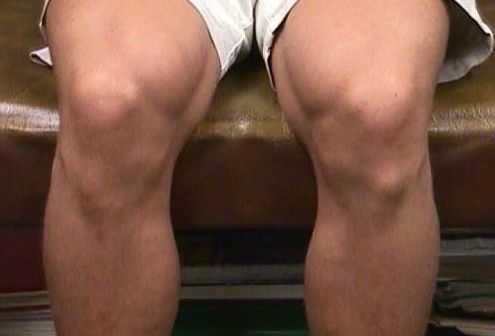
На фото изображен явно выраженный бугорок, который появляется при болезни Шлаттера
Болезнь Осгуда Шлаттера в некоторых сложных случаях все же требует лечения. Однако сначала нужно поставить правильный диагноз.
Симптоматика и диагностика патологии
Болезнь Шляттера у детей проявляется по-разному. Основными симптомами являются:
- Отечность коленного сустава;
- Болезненные ощущения в области большой берцовой кости;
- При движении колена боль становится сильнее;
- Напряженность связок, мышц в пораженном коленном суставе;
- Ограниченность движения сустава, что может существенно навредить спортсмену в достижении высоких результатов;
- Гипотрофия мышц. В этом случае коленный сустав может стать слишком подвижным.

Болезнь Осгуда может проявляться только болевыми ощущениями. Остальные признаки могут полностью отсутствовать, что оттягивает визит пациента к доктору, а также ускоряет развитие воспалительного процесса.
Интенсивность симптомов может быть разная. Боль в колене бывает сильной или слабой, а мышечная напряженность длится достаточно долго. Все прекращается только после того, как сустав перестанет формироваться и расти. Болезнь Шляттера обычно поражает только одно представленное сочленение.
Терапию нужно начинать только после тщательной диагностики, которая включается проведение таких процедур:
- Внешний осмотр пораженной части тела.
- Оценка описанных подростком ощущений в коленном соединении костей.
- Сбор данных о перенесенных инфекционных заболеваниях, принимаемых препаратах или биологических добавках, травмах колена.
- Определение причин развития заболевания.
- Рентгенография колена.
- Компьютерная томография и ультрасонография.
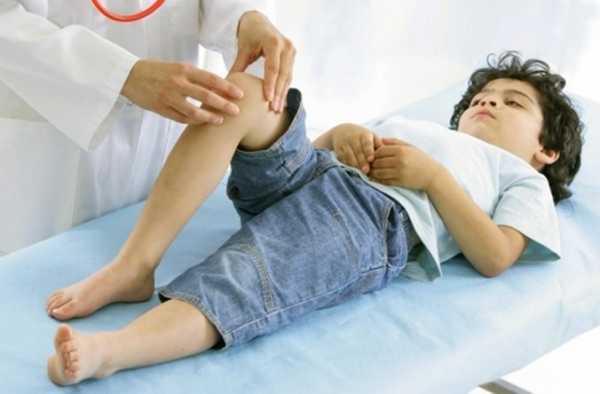
Консервативное и физиотерапевтическое лечение
Терапия представленного сочленения чаще всего ограничивается использованием тугого бандажа или специального бинта, который будет хорошо фиксировать колено. При этом больному следует обеспечить полный покой, а также на некоторое время отложить спортивные тренировки. Нагружать колено нельзя.
Также лечение заболевания Осгуда заключается в использовании противовоспалительных мазей. Для того чтобы снять боль в области коленного сочленения, применяются анальгетики.
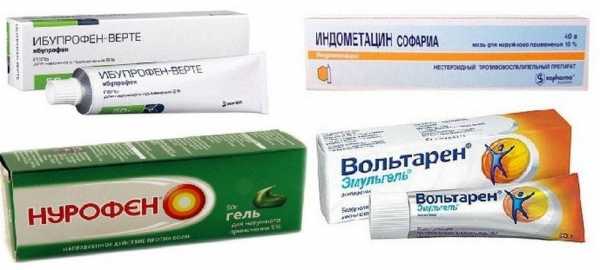
Совет! Если таблетки не помогают, можно использовать инъекции.
Естественно, подросток в период лечения должен сбалансировано питаться, чтобы в организм поступали все необходимые витамины, микроэлементы. Дополнительно необходимо давать больному поливитаминные комплексы.
Что касается физиотерапии, то тут лечение патологии Осгуда зависит от результатов рентгенографического исследования:
- Если у пациента первая рентгенологическая группа, ему назначается магнитная терапия и УВЧ.
- Вторая группа предусматривает лечение при помощи электрофореза совместно с лидокаином (2-% раствор).
- Для лечения пациентов третьей группы применяется тот же электрофорез, но уже с другими дополнительными препаратами.
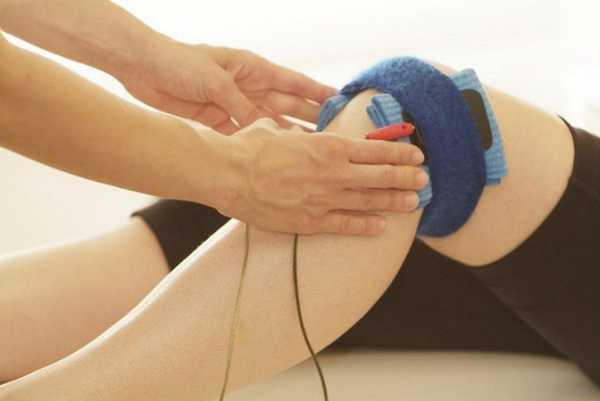
Продолжительность физиотерапии может составлять от 3 до 6 месяцев.
Особенности хирургической операции
Болезнь Шляттера иногда не поддается консервативной терапии и быстро прогрессирует. Тогда доктор вправе назначить оперативное вмешательство. Это можно сделать, если патология слишком затянулась или больному уже исполнилось 14 лет. Раньше делать хирургическую операцию не следует.
Операция должна проводиться по таким принципам: травма после вмешательства должна быть минимальной, а эффективность максимальной. В этом случае можно применить эндоскоп, который обеспечит проникновение внутрь пораженной области при минимальном повреждении кожи и тканей.
После проведения операции пациент должен пройти курс реабилитации. Не менее месяца он обязан носить давящую повязку. При болезни Шляттера нет необходимости в гипсовой иммобилизации. После операции необходимо также пройти курс медикаментозного и физиотерапевтического лечения, чтобы снизить риск развития последствий или осложнений.
Профилактика патологии
Для того чтобы предупредить заболевание Шляттера, необходимо выполнять такие правила:
- Если подросток занимается спортом, необходимо, чтобы он правильно питался и чередовал тренировки с отдыхом;
- В случае травмы следует обязательно правильно и до конца лечить ее;
- При первых симптомах патологического процесса в колене необходимо обратиться к хирургу и ортопеду;
- Не следует слишком сильно нагружать суставы.
Вот и все особенности развития и лечения заболевания Осгуда. Помните, своевременное обращение к врачу, выполнение рекомендаций врачей, а также соблюдение мер профилактики помогут вам избежать развития представленной болезни. Будьте здоровы!
Уважаемые читатели, поделитесь мнением о сегодняшней статье в комментариях.
sustavlive.ru
Болезнь Шляттера лечение, диагностика, прогнозы, важные рекомендации!
Болезнь Шляттера – довольно редкое заболевание, характеризующееся разрушительными процессами, локализирующимися в области ядра и бугристости большеберцовой кости. Развивается преимущественно по причине регулярного травмирования упомянутой составляющей скелета в период его активного роста.
Болезнь Шляттера лечение
Среди наиболее характерных клинических проявлений заболевания следует, прежде всего, отметить болезненные ощущения в области нижней части коленного сустава, усиливающиеся во время сгибания колена и увеличения нагрузок, а также припухлость в месте расположения бугристости большеберцовой кости.

Боли и припухлость в области колена — симптомы болезни Шляттера
Для постановки диагноза осуществляется комплексное изучение жалоб пациента, проводится его внешний осмотр, задействуются методы компьютерной томографии и рентгенографии. При необходимости назначаются дополнительные лабораторные исследования.
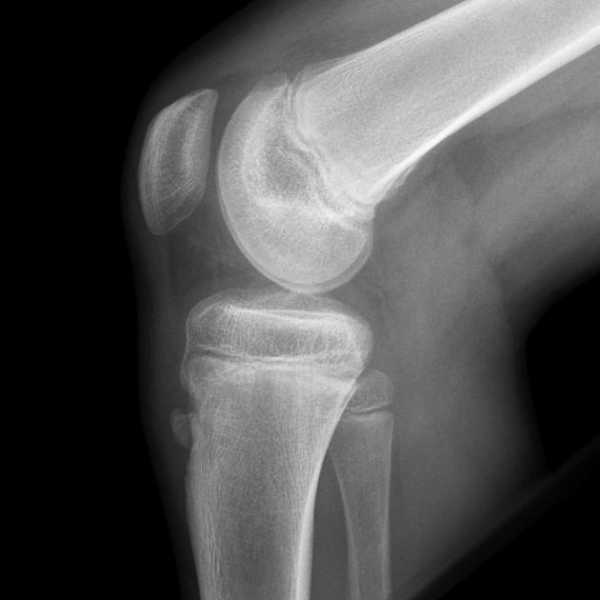
Осгуда — Шлаттера болезнь, рентгеновский снимок
Лечение, как правило, имеет консервативную основу и сводится к обеспечению щадящего режима с максимально возможным минимизированием нагрузок. Используются обезболивающие и противовоспалительные препараты. Практикуются массажи и специальные восстановительные упражнения.
Бандаж для фиксации коленного сустава
В соответствии с усредненными статистическими данными, в наибольшей степени риску возникновения болезни Шляттера подвержены спортсмены мужского пола в возрасте 9-18 лет. Иногда недуг появляется без провоцирующих факторов, но именно хронические травмы в большинстве случаев приводят к возникновению патологии. В группу риска входят футболисты, хоккеисты, борцы, гимнасты и приверженцы другого активного спорта, предполагающего интенсивные нагрузки.

Болезнь Шляттера часто встречается у спортсмена
Содержание материала
Общие сведения о заболевании
Болезнь Шляттера развивается по причине износа костных тканей коленного сустава на фоне чрезмерного увеличения нагрузок в отношении такового.

Высокие нагрузки на колени приводят к изнашиванию костной ткани
В подавляющем большинстве ситуаций в процесс вовлекается одна нога, но иногда пораженными оказываются обе конечности. Формированию заболевания способствуют спортивные тренировки, предполагающие интенсивные нагрузки на опорно-двигательный аппарат. Дополнительно риск его возникновения увеличивается при различных ушибах и травмах коленей.
Болезнь может поразить сразу обе конечности
В целом прогнозы благоприятные. Ознакомившись с нижеизложенной информацией, вы получите полное представление об особенностях проявления болезни Шляттера и методах борьбы с ней.
Характерные признаки патологии
Типичными признаками изучаемого заболевания являются:
- болезненные ощущения, локализирующиеся преимущественно внизу колена и заметно усиливающиеся при ходьбе;

При ходьбе боли усиливаются
- отеки в области коленного сухожилия;

Отеки при болезни
- боли в процессе сгибания пораженного колена;
- воспаления, сопровождающиеся острыми режущими ощущениями.

Мучают боли и воспаления
Опасностью заболевания является его склонность к незаметному развитию, что не позволяет своевременно диагностировать проблему и остановить ее на начальных этапах.
В течение длительного времени единственным свидетельствованием наличия заболевания являются незначительные болезненные ощущения, появляющиеся, например, во время подъема по ступенькам. Явные признаки воспаления в большинстве случаев не возникают. Они могут отмечаться разве что после тренировки и давать о себе знать некоторой припухлостью в месте расположения большеберцовой кости.
На начальном этапе боли могут не беспокоить
В покое боль стихает. Пальпация позволяет обнаружить местные отечности и болезненные ощущения. Наличие припухлости в большинстве ситуаций приводит к сглаживанию очертаний бугристости упомянутой кости, что также является характерным проявлением изучаемого заболевания.
Неприятные ощущения проявляются при пальпации
Довольно часто пациенты не спешат обращаться к врачу, полагая, что при уменьшении физических нагрузок болезнь отступит сама по себе. Это возможно, но актуально далеко не для каждого случая. Если «пусковой механизм» уже запущен, минимизирование нагрузок далеко не всегда даст ожидаемые результаты.
Важно! Если ваш ребенок жалуется на регулярные болезненные ощущения в коленях или указывает на наличие припухлостей, обязательно сводите его на консультацию хирурга или ортопеда. Квалифицированный специалист оценит состояние больного и даст актуальные дальнейшие указания.

Посетите хирурга или ортопеда при первых же поступивших от ребенка жалобах
Порядок диагностирования
Для диагностирования рассматриваемой патологии прибегают к использованию методов рентгенографического исследования. Также полезными оказываются результаты радиоизотопного сканирования. При необходимости дополнительно назначается УЗИ.
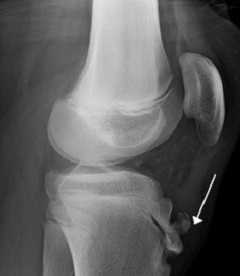
Диагностика болезни Осгуда-Шляттера
В ходе рентгенографического исследования определяются имеющиеся изменения на участке расположения сухожилия подколенной чашечки.
В процессе же проведения радиоизотопного сканирования, специалист получает сведения об особенностях структуры костей. Процедура не доставляет каких-либо существенных дискомфортных ощущений. В вену больного вводится специальный раствор, который в последующем поступает в кости. По прошествии в среднем 4 часов (именно столько времени необходимо костям, чтобы поглотить введенную жидкость в достаточной для проведения исследования мере), врач продвигает специальную камеру вдоль пораженных участков тела больного и фиксирует необходимые результаты.
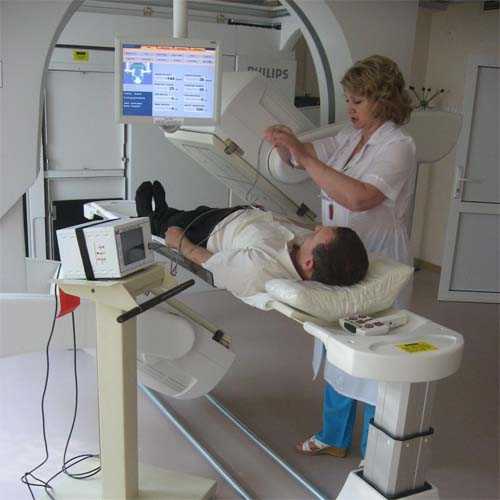
Проведение исследования
По мере надобности могут назначаться такие исследования как компьютерная и магнитно-резонансная томографии.
Лечение заболевания
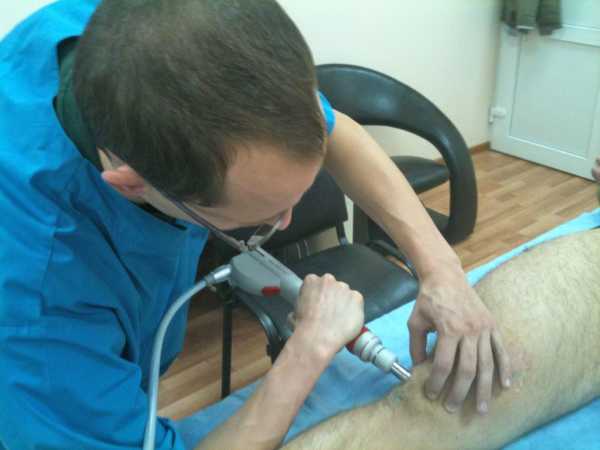
Лечение болезни Шляттера
Порядок лечения определяется особенностями конкретной ситуации. Об этом в таблице.
Таблица. Особенности борьбы с болезнью Шляттера
| Характерные особенности | Методы лечения |
|---|---|
| Начальные стадии | Пациенту рекомендовано снижение нагрузок на колени или же полное исключение активности, способной вызвать любого рода травмы большеберцовой кости, т.е. стояния на коленях, разнообразные прыжки, бег – все это попадает в запретный список. Вместо травматичных видов спорта рекомендуется переключиться на более щадящие и безопасные нагрузки. |
| Имеет место регулярно повторяющийся отрывной перелом | Специалист назначает обездвиживание коленного сустава. Для этого применяется гипсовая шина. Средняя длительность сращения поврежденного участка – 8 недель. Болезненные ощущения в области развития патологии стихают. Для ускорения восстановления кости, применяются дополнительные методы воздействия в виде электрофореза (как правило, с лекарственными средствами на усмотрение лечащего специалиста), парафинотерапия, грязелечение и т.д. |
| Лечение не избавляет от боли, патология продолжает прогрессировать | О прогрессировании недуга свидетельствует наличие крупных костных разрастаний и ощутимое ограничение подвижности сустава. В данном случае с большой долей вероятности будет рекомендовано хирургическое лечение. В ходе операции специалист избавляет больного от омертвевших участков кожи, убирает разрастания. По итогу отрывной перелом сращивается, благодаря чему функция сустава восстанавливается. После хирургической операции больному назначают различные физиотерапевтические методики, массажи, лечебную гимнастику и т.п. Главная задача в течение этого периода сводится к восстановлению силы мышц и нормализации функции коленного сустава в целом. |
Прогнозы и возможные последствия
В целом, при условии своевременного начала адекватного лечения, сохраняются положительные прогнозы. Наряду с этим, в редких ситуациях после успешного проведения терапии под суставом остается образование в виде шишки. Что с ней делать в конкретно взятом случае посоветует врач.
Даже после лечения колено может остаться неровным
У некоторых пациентов после завершения лечения отмечается реакция сустава на смену погодных условий – появляются боли преимущественно тянущего характера, ломота и прочие подобные ощущения.
Если оставить болезнь без внимания и не уменьшить нагрузки на колени, с большой долей вероятности возникнут осложнения. Так, к примеру, длительное существование перелома приведет к регулярным сильным болям в области колена, сопровождающимся ограничением подвижности.
При отсутствии достойных результатов консервативного лечения и не желании пациентом проходить операцию, у него на всю жизнь сохранятся разрастания, имеющие преимущественно округлую форму. Болей и других дискомфортных ощущений подобного рода разрастания зачастую не доставляют и не меняют нормальную функцию сустава.
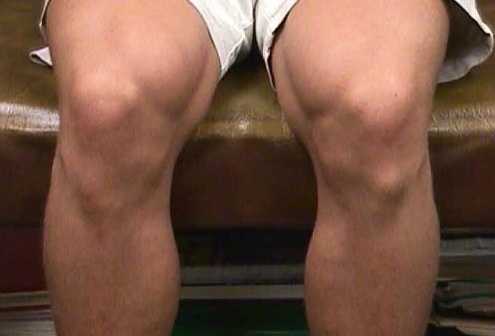
Болезнь Осгуда-Шляттера фото
После хирургического вмешательства человек, как правило, полностью выздоравливает. Отмечается восстановление деятельности сустава. К активным спортивным тренировкам можно возвращаться уже спустя пару месяцев после операции, но конкретные сроки следует уточнять у лечащего специалиста, т.к. эти моменты индивидуальны и определяются с учетом особенностей конкретного организма.
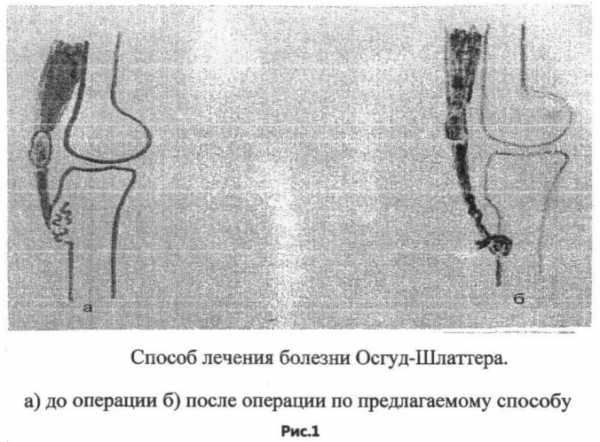
Хирургическое лечение дает прекрасные результаты
Будьте здоровы!
Видео – Болезнь Шляттера лечение
med-explorer.ru
Болезнь Шляттера у подростков и детей, лечение коленного сустава
Болезнь Шляттера (или Осгуда-Шляттера) относится к поражениям опорно-двигательного аппарата, при которых страдает определенный участок длинных трубчатых костей – бугристость большеберцовой кости. Существует целая группа подобных заболеваний, которые наблюдаются преимущественно у детей и подростков, их называют остеохондропатии.
Истинные причины развития остеохондропатий на сегодняшний день точно не известны, но большинство специалистов сходятся во мнении, что патология возникает из-за дисбаланса процессов роста костей и кровеносных сосудов, которые их питают, на фоне физических перегрузок у ребенка.
Причины и предрасполагающие факторы
Болезнь Шляттера у подростков развивается, как правило, в период интенсивного роста (10-18 лет). Пик заболеваемости приходится на возраст 13-14 лет у мальчиков и 11-12 лет у девочек. Патология считается достаточно распространенной и наблюдается, согласно статистике, у 11% всех подростков, занимающихся активными видами спорта. Дебют заболевания чаще всего наблюдается после перенесенной спортивной травмы, в некоторых случаях и вовсе незначительной.
Выделяют три основных фактора риска развития болезни Осгуда-Шляттера:
- Возраст. Недуг встречается преимущественно у детей и подростков, в более взрослом возрасте она выявляется очень редко и только в качестве остаточных явлений в виде шишки под коленом.
- Пол. Чаще остеохондропатия бугристости большеберцовой кости наблюдается у мальчиков, но в последнее время в связи с активным вовлечением и девочек в спорт эти показатели начинают выравниваться.
- Занятия спортом. Болезнь Шляттера в пять раз чаще поражает детей, которые активно занимаются различными видами спорта, нежели тех, кто ведет малоподвижный образ жизни. Самыми «опасными» в этом плане видами спорта считаются футбол, баскетбол, волейбол, хоккей, спортивная гимнастика и спортивные танцы, фигурное катание, балет.

Дети, которые активно занимаются спортом, находятся в группе риска развития остеохондропатий
Механизм развития
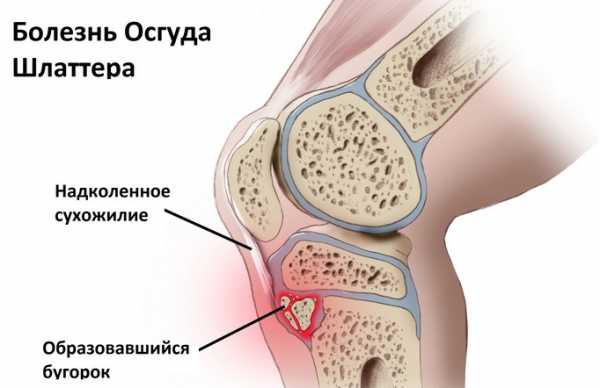
Болезнь Шляттера у детей подразумевает поражение бугристости большеберцовой кости. Данная часть кости находится сразу под коленом. Основная роль этого анатомического образования – прикрепление связки надколенника.
Расположение бугристости большеберцовой кости совпадает с апофизом (зона, за счет которой происходит рост кости в длину). Именно с этим и связано развитие заболевания.
Дело в том, что апофиз имеет отдельные кровеносные сосуды, которые обеспечивают ростковую зону кислородом и прочими необходимыми веществами. В период активного роста ребенка эти сосуды «не успевают» за увеличением костной массы, что приводит к дефициту питательных компонентов, гипоксии. В результате данный участок кости становится очень хрупким и склонным к повреждениям.
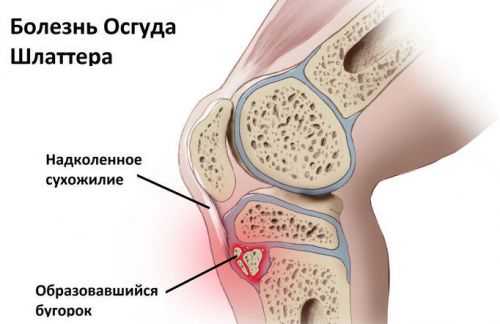
Если в этот момент наблюдается воздействие неблагоприятных факторов в виде постоянной перегрузки нижних конечностей и микротравмирования связки надколенника, то риск развития болезни Шляттера очень высокий.
Под действием таких повреждающих факторов начинает развиваться воспалительный процесс, из-за чего возникает оссификация еще не до конца сформированной бугристости большеберцовой кости. Вследствие можно наблюдать гиперактивное разрастание кости в этой зоне, которое проявляется своеобразным бугром под коленом – основным проявлением болезни Шляттера.
Важно знать и то, что эта сформированная костная ткань является очень хрупкой и в случае, когда физические нагрузки продолжаются, может наступить секвестрация (отделение кусочка) кости и отрыв связки надколенника. Данное осложнение встречается довольно часто и требует оперативного вмешательства.
Симптомы болезни Шляттера коленного сустава
Особенностью данного вида остеохондропатии является доброкачественное и часто полностью бессимптомное течение болезни. Спустя некоторое время патология начинает самостоятельно регрессировать, а пациент так и не узнает о своем состоянии. В других случаях болезнь Шляттера является случайной находкой при рентгенографии коленных суставов по другому поводу.
Но определенная часть детей и подростков все же страдает от различных симптомов остеохондропатии. Одним из самых частых и патогномонических симптомов недуга выступает «шишка» сразу под коленным суставом на передней поверхности ноги. Такое образование полностью неподвижно, очень твердое при ощупывании (костная плотность), цвет кожи над бугорком обычный, она на ощупь не горячая. То есть все эти признаки указывают на неинфекционную природу новообразования. Иногда в области шишки может наблюдаться небольшой отек и возникать болезненность при пальпации, но, как правило, такие симптомы отсутствуют.

На фото хорошо заметно шишку, которая образуется при болезни Шляттера
Среди других признаков болезни можно отметить боль. Болевой синдром варьирует от незначительного дискомфорта при физических нагрузках до выраженной боли при обычной повседневной двигательной активности. Болезненность может наблюдаться на протяжении всего периода болезни, а может возникать при обострениях, спровоцированных физическими перегрузками. Если у ребенка присутствует болевой синдром при болезни Осгуда-Шляттера – это основное показание к назначению активного лечения, во всех остальных случаях выбирается наблюдение и выжидательная тактика.
Какими могут быть последствия
Негативные последствия патологии встречаются крайне редко. В подавляющем большинстве случаев недуг отличается доброкачественным течением и самостоятельным регрессом после остановки роста человека (23-25 лет). Именно тогда закрываются ростковые зоны трубчатых костей и, соответственно, исчезает сам субстрат развития болезни Осгуда-Шляттера. В некоторых случаях у взрослого человека может остаться внешний дефект в виде бугорка под коленом, который никак не сказывается на функции коленного сочленения и нижней конечности в целом.
Последствие болезни Шляттера в виде шишки под коленом у взрослого человека
Но иногда может наблюдаться такое осложнение, как фрагментация бугристости, то есть отсоединение секвестра кости и отрыв связки надколенника от большеберцовой кости. В таких случаях вернуть нормальную функцию ноги можно только с помощью хирургической операции, в ходе которой восстанавливают целостность связки.
Диагностика
На рентгеновском снимке представленная болезнь Осгуда-Шляттера и ее осложнение – фрагментация бугристости большеберцовой кости
При типичном течении недуга и наличии описанных факторов риска диагностика вовсе не вызывает затруднений, а правильный диагноз специалист может поставить сразу после осмотра ребенка без применения каких-либо дополнительных методов обследования.
Для подтверждения болезни специалисты рекомендует провести рентгенологическое обследование коленного сустава в боковой позиции. На таких снимках можно четко увидеть остеохондропатию, а также фрагментацию кости, если последняя имеет место.
В более сложных для диагностики случаях пациенту может быть назначено МРТ, КТ, УЗИ. Каких-либо специфических лабораторных признаков патологии нет. Все показатели крови и мочи находятся в пределах возрастной нормы.
Лечение болезни
В большинстве случаев болезни Шляттера лечиться вовсе не нужно. Патология сама регрессирует на протяжении некоторого времени, если соблюдать охранный режим и не перенапрягать нижние конечности. Но если заболевание сопровождается болью, нарушением функции ноги, снижением качества жизни ребенка или подростка, то терапия назначается обязательно. Лечение может быть консервативным и хирургическим.
Методы консервативного лечения
Такая терапия направленна на купирование болевого синдрома, уменьшение признаков воспаления в области бугристости большеберцовой кости, нормализацию процесса оссификации апофиза и предупреждение дальнейшего разрастания костной ткани.
Из медикаментозных средств чаще всего применяют:
- анальгетики и нестероидные противовоспалительные средства короткими курсами;
- препараты кальция и витаминов D, E, В.
Каждому пациенту назначается диетическое питание, обогащенное микроэлементами и витаминами, щадящий режим. Для детей, которые активно занимаются спортом, на период консервативного лечения (4-6 месяцев) обязательно прекратить абсолютно все физические тренировки. Также целесообразно ношение специального бандажа и различных фиксирующих связку надколенника ортопедических приспособлений, которые уменьшают нагрузку и обладают защитным действием.
Обязательно лечебную программу дополняют физиотерапией. Хороший результат дают такие процедуры:
- УВЧ;
- магнитотерапия;
- электрофорез с прокаином, кальция хлоридом, никотиновой кислотой, аминофиллином, калия йодидом, гиалуронидазы;
- ударно-волновая терапия;
- ультразвук с гидрокортизоном;
- лазерная терапия.
Всем пациентам показана также специальная лечебная гимнастика и курс массажа. Как правило, лечение длится 4-6 месяцев. За это время патология начинает регрессировать, исчезают все симптомы. Если консервативная терапия не приносит результата на протяжении 9 месяцев, а болезнь прогрессирует, развиваются осложнения – в таких случаях прибегают к помощи хирургии.

Пателлярный бандаж обеспечивает хорошую фиксацию и защиту связки надколенника у пациентов с болезнью Шляттера
Хирургическое лечение
Показания к оперативному лечению болезни Шляттера:
- продолжительность течения заболевания более 2-х лет;
- неэффективность консервативной терапии на протяжении 9 месяцев;
- наличие осложнений – фрагментации кости или отрыва связки надколенника;
- возраст пациента более 18 лет на момент диагностирования болезни.
Техника операции считается несложной, но впереди пациента ждет длительный период реабилитации, от которого и зависит дальнейшая функция ноги и полнота восстановления.
Болезнь Шляттера и армия
Остеохондропатия бугристости большеберцовой кости не является основанием для освобождения юноши от призывной военной службы. Как правило, к 17-18 годам, когда и осуществляется призыв, болезнь уже регрессирует. Если все же наблюдаются симптомы патологии, то молодой мужчина получает временную отсрочку на время, которое необходимо для завершения лечения и полного заживления тканей (6-12 месяцев).
Таким образом, болезнь Шляттера является достаточно распространенной патологией опорно-двигательного аппарата, которая поражает детей и подростков. Заболевание отличается доброкачественным течением и практически 100% выздоровлением. Главное – вовремя выявить проблему и начать ее лечение в случае необходимости.
moyaspina.ru
симптомы и лечение, код по мкб 10, фото. Берут ли в армию?
Болезнь Шляттера – патология, поражающая верхнюю часть большеберцовой кости, примерно на 2 см ниже надколенника. Эта кость составляет основу голени. В ее верхнем отделе расположена бугристость, в области которой имеется зона роста большеберцовой кости. Болезнь Шляттера является остеохондропатией, она сопровождается изменениями в строении костной и хрящевой ткани.
Содержание: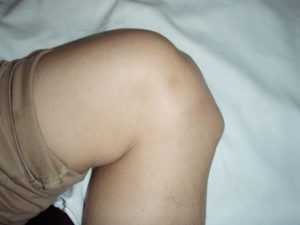
Болезнь Шляттера
Чаще всего заболевание возникает у подростков, занимающихся спортом. Оно характеризуется болью, воспалением и припухлостью ниже колена. Болезнь Осгуда-Шляттера не является тяжелым нарушением и хорошо поддается лечению. Лишь иногда она приводит к кальцификации и избыточному окостенению очага воспаления.
Причины болезни Шляттера
Болезнь Осгуда-Шляттера является одной из распространенных причин боли в колене у активных подростков, много занимающихся спортом. Чаще всего она встречается у мальчиков. Наиболее опасные в этом отношении виды спорта связаны с бегом или прыжками. При этом задействована четырехглавая мышца бедра, которая энергично сокращается.
Реже патология появляется без видимой причины у детей, не занимающихся спортом.
Причины болезни Шляттера
Некоторые ученые считают, что эта болезнь имеет генетические предпосылки. Установлено, что наследование может осуществляться по аутосомно-доминантному типу с неполной пенетрантностью. Это значит, что предрасположенность к ней может передаваться от родителей к детям. Однако эта закономерность выявляется не всегда. Механическую травму при этом считают пусковым фактором болезни.
Патогенез заболевания
Четырехглавая мышца предназначена для разгибания ноги в колене. Она расположена на бедре, своей нижней частью прикреплена к коленной чашечке (надколеннику), который в свою очередь связан с верхним отделом большеберцовой кости, где у подростков еще не закрылась зона окостенения. Чрезмерно сильное сокращение плохо растянутой четырехглавой мышцы бедра ведет к избыточной нагрузке на связки надколенника.
Большеберцовая кость у подростков сформирована не до конца и продолжает расти. Она недостаточно сильна для таких нагрузок. Поэтому в месте прикрепления к ней связок возникает воспаление и болезненность. В результате нарушения кровообращения появляются мелкие кровоизлияния. В более тяжелых случаях возникает отрыв верхнего эпифиза и асептический (безмикробный) некроз костно-хрящевых участков. Может произойти отслойка надкостницы.
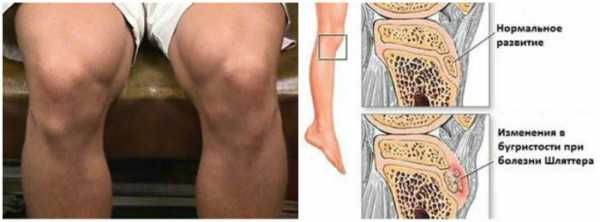
Патогенез заболевания Шляттера
Заболевание характеризуется сменой периодов отмирания небольших участков ткани и их восстановления. Зона некроза замещается плотной соединительной тканью. Постепенно на месте длительной травмы образуется разрастание — костная мозоль. Ее величина зависит от интенсивности и длительности повреждающего действия. В подколенной области определяется утолщенная бугристость – шишка. Ее можно обнаружить при прощупывании голени, а при большом размере – во время осмотра.
Болезнь Шляттера у подростков: причины, симптоматика, фото
Заболевание встречается у мальчиков возрасте 12 – 15 лет, реже у девочек 8 – 12 лет. Половые различия в распространенности болезни связаны с тем, что активные виды спорта обычно предпочитают мальчики. Если такие занятия посещает девочка, вероятность развития патологии у нее не меньше.
Опасные виды спорта, которые могут привести к травмам мышц бедра и повреждению верхнего эпифиза большеберцовой кости:
- футбол;
- гимнастика и акробатика;
- волейбол;
- баскетбол;
- фехтование;
- лыжный спорт;
- большой теннис;
- велосипедный спорт;
- бокс и борьба;
- бальные танцы и балет.
Вначале заболевание не сопровождается никакими жалобами. Вовремя нераспознанная патология быстро приобретает хронический характер. Через некоторое время появляется основной симптом – боль чуть ниже коленной чашечки. Интенсивность неприятных ощущений со временем меняется. Как правило, она усиливается во время нагрузки и сразу после нее. Особенно сильная боль появляется при прыжках, ходьбе по лестнице и приседаниях, в покое же стихает. Она не распространяется в другие отделы конечности. Этот признак сохраняется в течение нескольких месяцев. Иногда он проходит только после завершения роста ребенка. Это значит, что некоторых детей боль в ноге беспокоит в течение 2 – 3 лет.
Болезнь Шляттера у подростков: причины, симптоматика
Отличие заболевания в детском возрасте – достаточно длительное бессимптомное течение. Насторожить родителей должна боль под коленом, то появляющаяся, то исчезающая.
Болезнь может появиться и у взрослых. В этом случае она нередко вызывает нарушение подвижности коленного сустава и развитие артроза.
В области под коленной чашечкой заметен отек тканей. При надавливании здесь определяется локальная болезненность. Во время обострения повышается местная кожная температура. В далеко зашедших случаях становится видно костное разрастание на передней поверхности ноги под коленом.
Заболевание затрагивает эпифиз, расположенный на голени и под коленной чашечкой. При неосложненном течении на движения в коленном суставе оно не влияет, так что объем движений в нем сохранен. Симптомы чаще возникают с одной стороны, но в трети случаев поражают оба колена.
Диагностика болезни Шляттера коленного сустава
Распознавание заболевания основано на тщательном физикальном (внешнем) обследовании пациента и истории развития патологии. Если диагноз ясен после осмотра и расспроса пациента, дополнительное обследование может не проводиться. Однако врачи обычно назначают рентгенографию коленного сустава в двух проекциях, чтобы исключить более серьезные причины боли в колене.
На рентгеновских снимках видно повреждение надкостницы и эпифиза большеберцовой кости. В тяжелых случаях он фрагментирован. Имеется характерный рентгенологический признак в виде «хоботка». В дальнейшем на месте травмы возникает бугристость – костная мозоль.
Термография – метод определения локальной температуры. При обострении болезни на термограмме виден локализованный очаг повышения температуры, вызванный усилением кровотока в зоне воспаления, в фазе ремиссии он отсутствует.
При подготовке к оперативному лечению больному может быть проведена компьютерная томография коленного сустава и прилегающих областей, помогающая уточнить размер и расположение патологической бугристости.
Чтобы исключить другие травмы коленного сустава, в сомнительных случаях выполняется осмотр суставной полости с помощью гибкого оптического прибора – артроскопия. Эндоскопическое оперативное лечение используется при внутрисуставных повреждениях колена, при болезни Осгуда оно не применяется.
Данные о сопутствующих повреждениях колена можно получить и с помощью ультразвукового исследования. Его преимуществом являются неинвазивность, безболезненность и быстрота выполнения.
Для выявления очага патологии в сомнительных случаях применяется радиоизотопное сканирование. Оно позволяет визуализировать участок воспаления в костной ткани.
Сильная боль в колене, сохраняющаяся в покое, по ночам или сопровождающаяся болезненностью костей в других областях тела, лихорадкой, поражением других органов требует дифференциальной диагностики со следующими состояниями:
Лечение болезни Шляттера консервативными методами
Боль обычно проходит в течение нескольких месяцев без какого-либо лечения. При обострении болезни необходимо принимать болеутоляющие и противовоспалительные средства, такие как парацетамол или ибупрофен. Введение глюкокортикоидов в коленный сустав не рекомендуется.
Для стимуляции обменных процессов в костной ткани назначаются препараты кальция, витамины D, E и группы В.
При острой боли, возникшей после тренировки, следует на несколько минут приложить пакет со льдом ниже колена. Это поможет быстро избавиться от неприятных ощущений.
Лечение болезни Шляттера консервативными методами
Для защиты коленной чашечки во время занятий футболом и другими травмоопасными видами спорта необходимо носить наколенники.
В домашних условиях врачи рекомендуют использовать холодные компрессы, ограничить физическую нагрузку на пораженную ногу, ежедневно делать упражнения, повышающие эластичность мышц бедра и связок надколенника. Показан массаж с противовоспалительными и улучшающими кровоснабжение средствами, например, с троксерутиновой мазью.
Лечение физиотерапевтическими методами
Для повышения эластичности мышц бедра, уменьшения воспаления, профилактики образования костной мозоли используются физиотерапевтические методы:
- Электрофорез с обезболивающими веществами (прокаин), метаболическими средствами (никотиновая кислота, соли кальция), гиалуронидазой, кокарбоксилазой.
- В легких случаях используется магнитная терапия. Можно применять домашние аппараты для физиолечения, действие которых основано на свойствах магнитного поля.
- Терапия волнами ультравысокой частоты (УВЧ).
- Прогревание колена с помощью инфракрасных лучей, озокерита, парафиновых компрессов, лечебных грязей, теплых ванн с морской солью или минеральной водой.
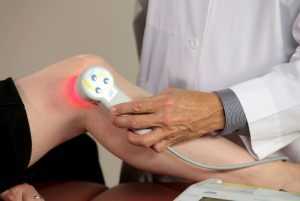
Лечение физиотерапевтическими методами
Курсы физиотерапии должны проводиться регулярно в течение длительного времени – до полугода. Под действием этих методов улучшается кровообращение в пострадавшей области, снимается отек и воспаление, ускоряется нормальная регенерация кости, предупреждается рост костной мозоли и развитие артроза.
Особенности лечения оперативными методами
Операция у подростков обычно не проводится. Она выполняется в более позднем возрасте при сохраняющейся боли в колене. Причина этого состояния – сформировавшаяся костная мозоль, которая постоянно травмирует надколенник. Операция заключается во вскрытии надкостницы и удалении лишней костной ткани. Такое вмешательство очень эффективно и практически не вызывает осложнений.
Рекомендуемые меры для успешного восстановления после операции:
- в течение месяца использовать наколенник или повязку на сустав;
- для восстановления костной ткани показаны сеансы электрофореза с солями кальция;
- прием лекарств на основе кальция внутрь в течение 4 месяцев;
- ограничение нагрузки на сустав в течение полугода.
Возможные осложнения
При своевременной диагностике и защите коленного сустава болезнь не приводит к тяжелым последствиям. Однако предсказать исход заболевания заранее невозможно, поэтому важна его профилактика.
Длительная травматизация бугристости большеберцовой кости может привести к смещению надколенника вверх, что ограничивает работу коленного сустава и приводит к появлению болей.
В редких случаях сустав начинает неправильно формироваться, возможна его деформация, развитие артроза. Артроз – дегенерация суставного хряща. Она ведет к невозможности сгибать колено, болям при ходьбе и другой физической нагрузке и ухудшает качество жизни пациента.
Профилактика патологии
Предотвратить развитие болезни Шляттера можно. Если ребенок занимается спортом, связанным с повышенной нагрузкой на бедро, ему необходимо тщательно разминаться перед тренировкой, выполнять упражнения на растяжку. Следует проконтролировать, достаточно ли внимания тренеры уделяют физической подготовке к занятию.
Во время занятий травмоопасными видами спорта для профилактики болезни Шляттера следует использовать наколенники.
Прогноз болезни
Спорт или физическая активность не приводят к необратимому повреждению кости или нарушению ее роста, но усиливают боль. Если эти ощущения мешают полноценным занятиям, необходимо решить вопрос об отказе от тренировок или уменьшении их интенсивности, продолжительности и частоты. Особенно это касается бега и прыжков.
Боль может сохраняться от нескольких месяцев до нескольких лет. Даже после завершения роста она может беспокоить человека, например, в положении стоя на коленях. Взрослым с болезнью Шляттера нужно избегать работы, связанной с длительной ходьбой.
В очень редких случаях, если боли сохраняются, применяется хирургическое лечение. У большинства больных результаты такого вмешательства очень хорошие.
Как выбрать наколенник при болезни Шляттера?
Наколенник – приспособление, стабилизирующее коленный сустав. Оно защищает спортсмена от повреждений коленного сустава и окружающих тканей.
Чтобы предупредить развитие патологии, следует выбирать мягкий наколенник. Он обеспечивает легкую фиксацию, предупреждает смещение коленной чашечки, распределяет нагрузку более равномерно, что позволяет избежать микротравм большеберцовой кости. Такие наколенники нередко оказывают массажирующее действие, разогревая ткани и повышая их эластичность.
В послеоперационном периоде можно использовать полужесткий наколенник. Он крепится к ноге с помощью ремней или липучек и обеспечивает хорошую поддержку сустава. Жесткие наколенники для профилактики и лечения болезни Шляттера обычно не рекомендуют.
При выборе изделия нужно обратить внимание на материал, из которого оно изготовлено. Лучше всего приобрести наколенник из лайкры или спандекса. Эти материалы не только хорошо облегают колено и поддерживают сустав, но и пропускают воздух, не допуская чрезмерного увлажнения кожи. Отличный выбор – изделие из нейлона. Нейлоновые наколенники стоят дороже других, но и прослужат они значительно дольше.
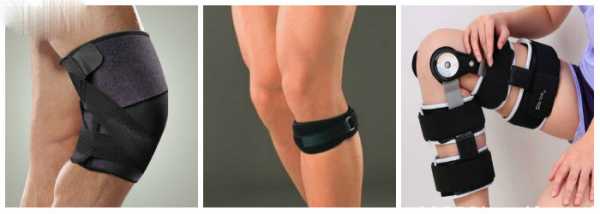
Как выбрать наколенник при болезни Шляттера?
Недостатком хлопкового наколенника является его низкая прочность. Изделия из неопрена плохо пропускают влагу и воздух, в связи с чем их длительное использование не рекомендуется. Эти модели предназначены для плавания.
Если ребенок занимается гимнастикой, акробатикой, танцами, ему подойдут спортивные модели с толстыми подушечками. Для волейбольных тренировок лучше выбрать наколенник с гелевыми вставками. Эти изделия со временем принимают индивидуальную форму, они очень удобны и отлично защищают сустав. Для занятий футболом лучше использовать прочные наколенники с прошитыми подушечками.
Универсальные наколенники характеризуются небольшой толщиной, их можно использовать при занятиях любым видом спорта.
При подборе изделия для ребенка необходимо учитывать его размер. Помочь в этом может спортивный врач или ортопед, а также консультант в магазине медицинской техники или спортивных товаров. Размер определяется по окружности коленного сустава. Могут понадобиться обхваты бедра и голени.
Перед покупкой наколенник нужно примерить. Лучше приобрести изделие чуть-чуть больше, чем нужно, и отрегулировать его размер с помощью липучек. Это облегчит использование изделия при воспалении или травме сустава. Наколенник не должен стягивать конечность и мешать движениям, он должен быть легким и удобным.
Не следует использовать эти приспособления при воспалении вен конечности, дерматитах и других кожных заболеваниях в области колена, остром артрите, индивидуальной непереносимости использованного материала.
Какой код у болезни Осгуда-Шляттера по МКБ-10?
Болезнь Осгуда-Шляттера является остеохондропатией. По международной классификации болезней 10 пересмотра ей соответствует код М92.5 – юношеский остеохондроз берцовых костей. Отличия в терминологии объясняются традиционно разной классификацией поражения костей и суставов в отечественной и зарубежной медицинской практике.

Болезнь Осгуда-Шляттера
Ранее остеохондрозом называли большую группу поражений костей и суставов. Позднее из нее выделили остеохондропатии – процессы, сопровождающиеся первичным повреждением и асептическим некрозом костной ткани. Термин «остеохондроз» стал использоваться для обозначения патологии, первично поражающей хрящ и приводящей к его истончению.
Поэтому болезнь Шляттера отнесена к остеохондропатиям. Однако в последней МКБ это не учтено, и заболевание имеет название «остеохондроз».
Берут ли в армию с болезнью Шляттера
Болезнь Осгуд-Шляттера может быть основанием для освобождения от срочной службы, только если она сопровождается функциональным нарушением коленного сустава. Проще говоря, если заболевание было диагностировано в подростковом возрасте, но колено в полной мере сгибается и разгибается, молодого человека с большой вероятностью призовут на службу.
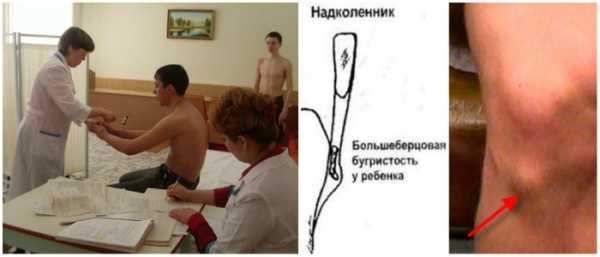
Берут ли в армию с болезнью Шляттера
Если же имеется ограничение подвижности в суставе, постоянная боль, невозможность нормально бегать, прыгать, приседать, то по результату заключения ортопеда юноша от призыва освобождается.
Если имеется болезнь Шляттера, а рост большеберцовой кости еще не завершился (это определяют по рентгеновским снимкам), обычно предоставляется отсрочка от призыва на полгода с повторным переосвидетельствованием.
В целом можно сказать, что если болезнь не нарушает активность человека, она не служит основанием для отсрочки. Степень функциональных нарушений определяет ортопед, который дает соответствующее заключение для призывной комиссии.
Болезнь Осгуда-Шляттера – заболевание, поражающее верхнюю часть большеберцовой кости голени в области прикрепления к ней связки надколенника. Ее причиной служит постоянная перегрузка коленного сустава при занятиях спортом, преимущественно у подростков. Заболевание может не сопровождаться жалобами или проявляться болью, припухлостью, воспалением тканей под коленной чашечкой. В дальнейшем на месте травмы образуется костная мозоль, которая может нарушать функции сустава.
Лечение заключается в ограничении нагрузки, использовании надколенников, холода, противовоспалительных препаратов и физиолечения. В тяжелых случаях проводится операция по удалению костного нароста. Важную роль в профилактике имеет подготовка к занятиям спортом, включающая растяжку мышц бедра.
Болезнь Шляттера служит основанием для отсрочки или освобождения от призыва в том случае. Если она сопровождается жалобами и объективно ухудшает подвижность коленного сустава. Степень функциональных нарушений определяет врач-ортопед.
sustavu.ru