Болезни коленных суставов и их лечение, симптомы, причины
Болезни коленных суставов и их лечение являются темами, которые требуют детального рассмотрения.
Каждый из нас встречался с распространенными заболеваниями, такими как грипп или простуда. Их лечение мы знаем так же досконально, как рецепт любимого блюда. Однако существует ряд довольно специфических заболеваний, лечение которых может загнать в тупик даже знающих людей.
Болезни коленного сустава: существующие виды
В течение нашей жизни мы можем ни разу не повстречать на своем пути болезни колена. Однако иногда происходят случаи, когда подобные недуги сами находят нас, и с этого момента начинаются проблемы с коленным суставом, которые существенно затрудняют его работу и создают множество неприятных моментов. Наиболее распространенными из них являются:
- тендинит;
- ревматизм;
- заболевание Шляттера;
- болезнь Пеллегрини-Штида;
- синдром Кенига.
Казалось бы, колено имеет всего один действующий участок, а может подвергаться воздействию стольких различных заболеваний. Все они способны существенно повлиять на функционирование опорно-двигательного аппарата и послужить причиной длительного восстановления и реабилитации.
Общие признаки всех заболеваний коленного сустава
Как правило, основные симптомы каждой болезни очень схожи между собой, однако каждая из них имеет ряд особенностей, характерных лишь для нее. К общим признакам, которые знаменуют болезни коленного сустава, относятся следующие визуальные проявления и ощущения:
- боли в области колена;
- покраснение;
- припухлость;
- нарушение работы сустава.
Первичные признаки каждого из приведенных выше заболеваний достаточно схожи, что не позволяет определить по ним характер и степень развития недуга, а также локализовать его. Лишь детальный осмотр у специалиста поможет определить те или иные болезни суставов ног. Если по визуальным признакам этого сделать не удается, такое воспаление требует применения рентгена или аппарата УЗИ, которые покажут коленный сустав более детально. На основании этих данных лечащий врач назначит комплекс процедур и составит необходимые рекомендации.
Кроме того, следует помнить, что первичные признаки могут быть лишь преддверием каких-либо более серьезных проблем. Поэтому при их обнаружении необходимо сразу же обратиться за специализированной помощью.
Краткая характеристика каждого вида заболевания
Тендинит колена — это воспаление сухожилий, соединяющих сустав в одно целое. Симптомы болезни наиболее напоминают растяжение связок или сухожилий. Подобное воспаление образовывается в большинстве случаев в результате прямого воздействия на сустав. Удар, микротравмы, инфекция — все это может послужить причиной образования и развития тендинита. Кроме того, эта болезнь может возникать в результате хронического перенапряжения сухожилия, когда оно просто не успевает восстанавливаться от полученной нагрузки. Подобное положение дел относится в первую очередь к спортсменам и людям, подвергающимся повышенным физическим нагрузкам.
 Ревматизм коленного сустава является заболеванием, характеризующимся воспалением соединительной ткани. Многие органы и системы организма содержат в своей структуре соединительную ткань, которая может воспаляться вследствие определенных факторов. Как правило, катализатором, дающим толчок для развития болезни, является перенесенная организмом вирусная инфекция. Иммунитет в ответ на вирусное вторжение начинает вырабатывать антитела, которые нейтрализуют вирус. Однако молекулы захватчика очень похожи на основные компоненты соединительной ткани, что приводит к воздействию антител на оба вида веществ.
Ревматизм коленного сустава является заболеванием, характеризующимся воспалением соединительной ткани. Многие органы и системы организма содержат в своей структуре соединительную ткань, которая может воспаляться вследствие определенных факторов. Как правило, катализатором, дающим толчок для развития болезни, является перенесенная организмом вирусная инфекция. Иммунитет в ответ на вирусное вторжение начинает вырабатывать антитела, которые нейтрализуют вирус. Однако молекулы захватчика очень похожи на основные компоненты соединительной ткани, что приводит к воздействию антител на оба вида веществ.
Болезнь Шляттера является заболеванием, которое образуется в результате воспаления головки большеберцовой кости. В результате коленный сустав не может полностью выполнять свои функции. Как правило, в основном эта болезнь поражает людей, ведущих активный образ жизни и подверженных большим физическим нагрузкам.
Болезнь Пеллегрини-Штида характеризуется окостенением некоторого участка мышцы либо соединительной ткани, которое может явиться следствием перенесенной травмы и частых перегрузок колена. Следствием подобного новообразования является появление острой боли и частичное нарушение функций колена.
Болезнь Кенига коленного сустава характеризуется образованием воспаления вследствие отслаивания хряща от поверхности кости. Это приводит к образованию опухоли и появлению болевых ощущений различной интенсивности.
Основы лечения воспалительного процесса, образовавшегося в коленном суставе
Лечение всех приведенных выше заболеваний лучше всего начинать на ранних стадиях, поскольку только так возможно воздействовать на них максимально эффективно. В подобных случаях лечение основывается на снятии нагрузки с воспаленного сустава и его частичном обездвиживании. Говоря простыми словами, состояние покоя и фиксирующая повязка способны дать положительный эффект, а в совокупности с прогревающими мазями он не заставит себя долго ждать.
Болезни коленного сустава, находящиеся в более запущенных стадиях, могут требовать наложения гипса и, соответственно, полного обездвиживания коленного сустава. Такой подход способен дать положительный результат, однако обездвиживание ноги является существенным недостатком этого метода. В экстренных случаях может потребоваться хирургическое вмешательство, но подобное решение врач принимает лишь в самых крайних случаях, когда без него невозможно решить сложившуюся проблему и хоть как-то повлиять на очаг воспаления.
Следует помнить, что лечить болезни необходимо на ранних стадиях, только так можно добиться оптимального результата в максимально сжатые сроки.
Автор статьи: Наталья
nashinogi.ru
Заболевания коленного сустава: признаки и особенности
Статья рассказывает о различных патологиях коленного сустава. Описаны разные виды заболеваний, их проявления, диагностика и лечение. Человеческое колено — это один из тех суставов, которые ежедневно подвергаются огромной нагрузке.
Колени в течение всего дня находятся в движении, выдерживают практически всю массу тела. Множество воздействующих факторов провоцирует развитие многочисленных патологий. Заболевания коленного сустава имеют разнообразные проявления и требуют полноценного лечения.
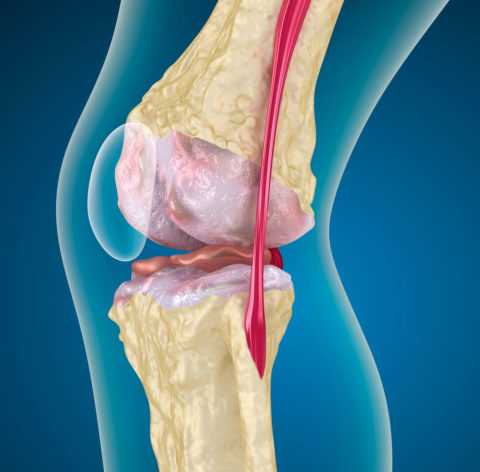
Колено подвержено развитию многих заболеваний
Содержание статьи
Общая характеристика
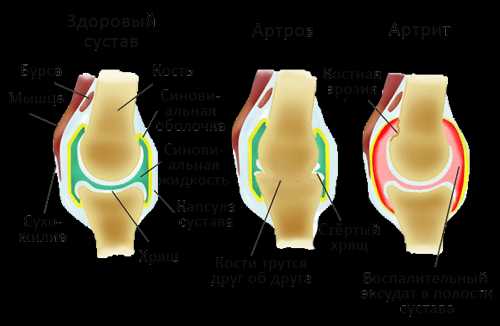
Заболеваниями коленных суставов называют такие состояния, которые приводят к изменению строения коленей и нарушению выполняемой ими функции. Развиваются они под воздействием разнообразных факторов как внешней среды, так и самого организма.
Каждое из таких состояний имеет свою симптоматику, диагностируется и лечится различными методами. Возникать заболевания коленей могут в любом возрасте, у лиц мужского и женского пола.
Классификация
Классифицируют патологии коленных суставов по разным признакам. В основу классификации ложится механизм развития заболевания.
Таблица №1. Виды заболеваний суставов колена.
Для каждого заболевания имеется своя классификация по степеням и стадиям.
Воспалительные патологии
Воспалительный процесс в суставе
Для этих болезней характерно появление воспалительного процесса в каких-либо суставных структурах.
Причинами служат различные внешние и внутренние факторы:
- попадание в полость сустава инфекции — извне или из хронических очагов в организме;
- посттравматическое воспаление;
- метаболические нарушения.
Способствовать развитию воспаления могут снижение иммунной защиты, нерациональное питание, вредные привычки, тяжёлая патология внутренних органов.
Выделяют специфические артриты, называемые реактивными. Они развиваются как следствие общего инфекционного поражения организма. Наиболее часто встречают хламидийный или микоплазменный артрит.
В зависимости от того, какая суставная структура поражена, выделяют несколько видов воспалительного процесса.
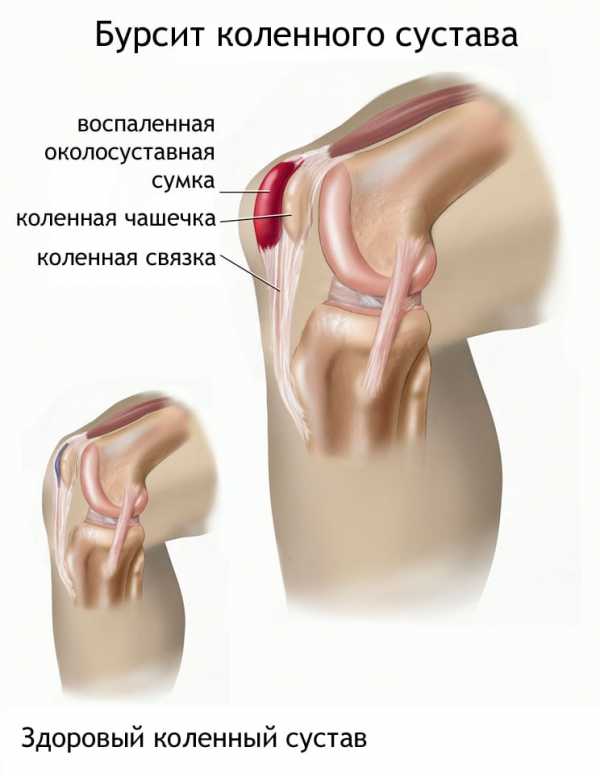
- Бурсит. Поражается суставная капсула и жидкость, содержащаяся в ней.
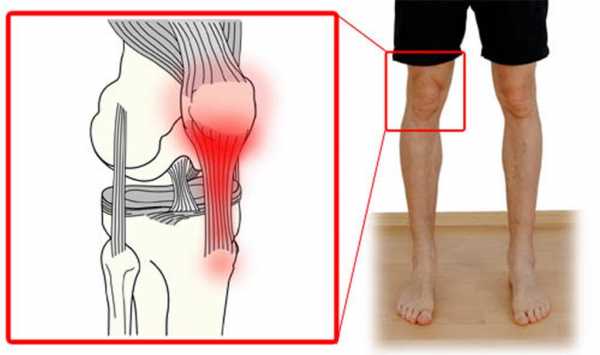
- Тендинит. Воспаление в связках, окружающих сустав.
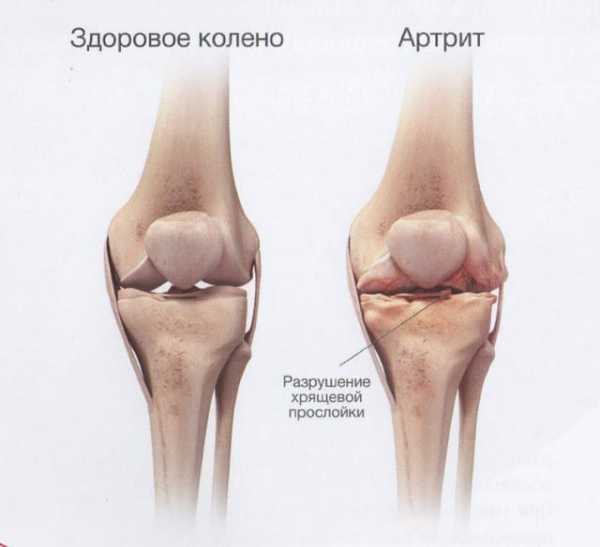
- Артрит. Воспалительный процесс локализован в хрящевой и костной ткани.
Заболевания имеют сходные проявления — общие и локальные. К общей симптоматике относится недомогание, снижение аппетита, температурная реакция организма.
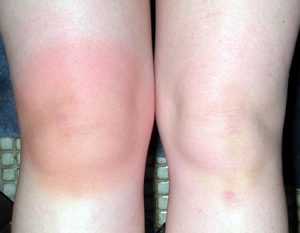
Для артрита характерны болевые ощущения достаточно выраженной интенсивности. Боль носит ноющий характер, постоянная. Внешне колено выглядит увеличенным в размере по сравнению со здоровым, кожа над ним горячая и красная. При движениях отмечается усиление боли.
Острый артрит
При бурсите на первый план выступает отек. Колено значительно увеличено в размере, при пальпации отмечается резкая болезненность. Затруднены движения — из-за отека и боли. Отмечается выбухание надколенника. Боль носит распирающий характер, усиливается в ночное время.

Бурсит с выраженным отеком
Для тендинита характерно резкое нарушение двигательной функции. Человек не может сгибать, разгибать и поворачивать колено. Боли усиливаются при движениях. Внешне колено практически не изменено.
Диагностика
Для установления диагноза имеет значение анамнез и динамика развития заболевания. Врач осматривает человека, предполагает то или иное заболевание, после чего назначается дополнительное обследование.
Стандартными методами являются:
- общий анализ крови и мочи;
- рентгенография обоих суставов;
- компьютерная томография;
- пункция полости сустава и исследование синовиальной жидкости.
Важно! Как правило, для подтверждения диагноза достаточно рентгенологического исследования.
Лечение
Симптомы и лечение заболевания коленного сустава соответствуют друг другу.
Таблица №2. Тактика лечения воспалительных заболеваний колена.
| Лечебное мероприятие | Характеристика |
| Диета | Специальной диеты не требуется. Пациенту рекомендуют придерживаться принципов здорового питания, исключить вредные продукты, алкоголь |
| Режим | Назначается ограничение двигательной активности. Для создания поврежденному колену покоя используют наколенники, эластичные бинты, тейпы |
| Медикаментозная терапия |
|
| Хирургическое лечение | Назначается в случае развития осложнений. Проводят разрез суставной капсулы, удаляют гной и разрушенные ткани, промывают полость раствором антисептика |
После устранения острого состояния проводится реабилитационная терапия, направленная на восстановление утраченных функций конечности. Она заключается в назначении физиопроцедур, массажа, лечебной гимнастики.
Прогноз воспалительных заболеваний в большинстве случаев благоприятный. Излечение происходит в полном объёме, осложнения развиваются редко. При позднем обращении за медицинской помощью, неправильном лечении может сформироваться стойкое нарушение двигательной функции конечности.
Травмы
Травматические повреждения колена встречаются очень часто. Наиболее характерны они для молодых активных людей, и для пожилых, ввиду старения организма.
Причинами травм становятся удары в область коленей, падения с высоты. Такое возможно при занятиях активным спортом, в дорожных авариях, вследствие несчастных случаев. Пожилые люди обычно травмируются при падениях в гололёд.
Травмы характеризуются нарушением структуры и функции сустава. Среди наиболее часто встречаемых травм указывают растяжения связок, вывихи и переломы.

Травмы колена наиболее часто возникают при занятиях спортом
Растяжение связок
Это наиболее лёгкая травма, характерная для спортсменов. Обычный человек может получить её при падении и подворачивании ноги.
Состояние характеризуется умеренной болью в области коленного сустава, усиливающейся при движении. Само колено не меняет внешний вид. Нарушается двигательная функция — человеку трудно наступать на ногу, вращать ею.
Диагноз устанавливается при осмотре, специфических исследований не требуется. При подозрении на перелом делают рентгенологический снимок.
Лечение заключается в обеспечении покоя поврежденной конечности. Для этого используют наколенники, эластичные бинты, тейпы. Срок ограничения двигательной активности составляет 2-3 недели. При необходимости используют обезболивающие препараты.
Прогноз благоприятный, выздоровление происходит в течение 2-3 недель, осложнения развиваются крайне редко.
Вывих
Более тяжёлое заболевание коленных суставов, характеризующееся смещением суставных поверхностей по отношению друг к другу. Может произойти при резком падении на одну ногу, рывке за конечность.
Основной симптом травмы — невозможность совершения движений. Попытки наступить на ногу или совершить движение вызывают сильную боль. Внешне колено выглядит деформированным, быстро опухает, читайте также Опух и болит коленный сустав. Вывих нередко сочетается с повреждением связок и менисков.
Вывих колена
Для диагностики в большинстве случаев достаточно осмотра, при необходимости выполняют рентгенологическое исследование.
Лечение заключается во вправлении вывихнутого сустава. Проводится эта процедура травматологами, требуется общее обезболивание. После восстановления анатомической формы сустава накладывают гипсовую повязку на 7-10 дней.
При разрыве связок и менисков проводится хирургическое лечение — ушивание повреждений. Дополнительно назначают обезболивающие препараты, средства для улучшения микроциркуляции, хондропротекторы.
Прогноз относительно благоприятный при условии своевременного оказания медицинской помощи.
Перелом
Наиболее тяжёлый вид травмы. Переломы развиваются под воздействием интенсивной повреждающей силы. Способствовать травме могут остеопороз, онкологические поражения костей.
При переломе происходит нарушение целостности костей, образующих сустав. Одновременно повреждаются мениски, связки и суставная сумка. Проявления перелома будут зависеть от объёма повреждения. Основными симптомами являются боль и нарушение двигательной функции. Колено деформировано, на коже появляется гематома (фото). При открытом переломе возможно кровотечение.
Косвенным признаком перелома служит массивная гематома
Для диагностики используют рентгенологическое исследование. Снимок выполняют в двух проекциях. При затруднениях в диагностике проводят томографическое обследование. Цена этой процедуры достаточно высокая, поэтому предоставить её может не каждое медицинское учреждение.
Тактика лечения зависит от тяжести повреждения. При простых переломах конечность фиксируют гипсовой повязкой на 2-3 месяца. Убирают гипс после контрольного рентгеновского снимка, подтверждающего срастание костей.
Сложные, открытые, оскольчатые повреждения лечат оперативным способом. Разрушенные кости соединяют металлическими винтами или пластинами. При повреждении мягких тканей производят их ушивание или пластику.
Реабилитация
После травм требуется проведение реабилитационного лечения. Оно заключается в осуществлении физиотерапевтических процедур, массажа, лечебной гимнастики. Цель этого периода — разработать конечность, длительное время находившуюся неподвижно. Подробнее о методах посттравматической реабилитации расскажет специалист в видео в этой статье.
Дегенеративные процессы
Под дегенеративно-дистрофическими заболеваниями суставов понимают процессы, медленно приводящие к разрушению суставных структур, а в первую очередь хрящевой ткани. Наиболее частыми заболеваниями такого плана являются артроз и хондропатия.
Артроз
Заболевание суставов нижних конечностей, характерное для лиц пожилого возраста. Отдельно выделяют такую форму, как посттравматический артроз — это состояние может развиться и у молодого человека.
Причинами формирования артроза являются:
- лишний вес;
- избыточные нагрузки на суставы;
- остеопороз;
- частые травмирования коленей.
Не исключается и наследственный характер развития заболевания. Основным симптомом артроза является суставная боль.
Она имеет определённые характеристики:
- боли предшествует утренняя скованность;
- в покое болевые ощущения практически не ощутимы, при движениях усиливаются;
- сопровождаются явлениями «суставной мыши» — это заклинивание движений в колене из-за попадания в суставную щель кусочка хряща.
В основе артроза лежит постепенное разрушение хрящевой ткани.
В связи с этим клиническую картину заболевания разделяют на несколько стадий.
- Первая. Патологические изменения минимальны. Человек начинает ощущать боли и усталость только после длительной физической нагрузки. Внешне сустав не изменён.
- Вторая. Боли становятся выраженными, возникают при обычной физической нагрузке. Появляется хруст в коленях при движениях. Колено слегка отечно и деформировано.
- Третья. Выраженный патологический процесс. Колено значительно деформировано, болезненно при пальпации. Боль и хруст возникают при малейшем движении.
Для диагностики применяется рентгенологическое исследование. Оценивается толщина хрящевого слоя.
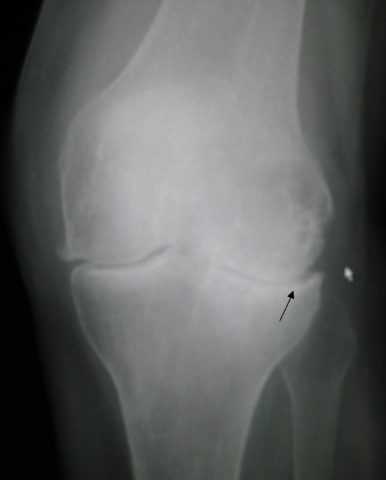
При артрозе рентгенологическим признаком является истончение хрящевого слоя
Если возникло такое заболевание коленного сустава, лечение проводится консервативными и хирургическими методами. Медикаментозная терапия заключается в использовании противовоспалительных и обезболивающих препаратов, хондропротекторов. Лечение длительное, занимает несколько месяцев. Такая терапия позволяет замедлить прогрессирование заболевания, но не излечить его.
При неэффективности консервативной терапии, развитии последней стадии заболевания применяется хирургическое вмешательство. Наиболее эффективным методом является эндопротезирование сустава.
Болезнь Шляттера
Эта патология и некоторые другие болезни подобного типа — врожденные заболевания коленных суставов. Проявляется в возрасте 12-15 лет, чаще страдают мальчики. Характеризуется появлением болей при движениях или длительном стоянии.
Для диагностики применяется рентгенологическое исследование, где обнаруживается разрушение хрящевой и костной ткани.
Лечение заключается в ограничении двигательной активности, применении препаратов кальция, витаминов. Прогноз благоприятный.
Заключение
Болезни коленного сустава — многочисленные и разнообразные патологии. Возникать они могут вне зависимости от пола и возраста, по разным причинам. Наиболее неблагоприятный прогноз отмечается при дегенеративных процессах.
vash-ortoped.ru
Заболевание коленного сустава и их симптомы
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день…
Читать далее »
Воспаление коленного сустава — следствие развития патологического состояния. Причины могут быть разными: травма, возрастные дегенеративные процессы, хронические заболевания и т. п. Любой внешний или внутренний фактор способен спровоцировать воспаление, так как строение сустава довольно сложное: кости соединены суставной капсулой, которая покрыта двухслойной оболочкой, внутри содержится синовиальная жидкость, способствующая уменьшению трения, аналогичную функцию выполняют и хрящи, покрывающие костную ткань.
Причины воспалительного процесса
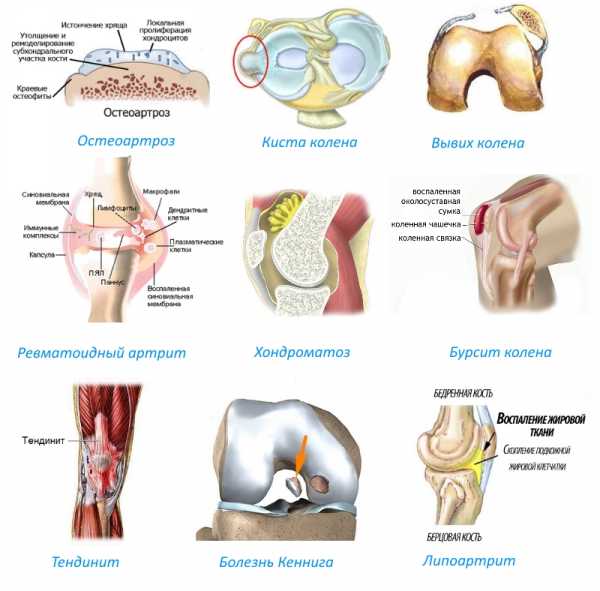
Чтобы получить представление о патологии, лучше изучить вероятные факторы, способствующие ее развитию, и сравнить фото здорового и больного сустава. Наиболее частые причины воспаления:
- Остеоартроз. Данную патологию характеризует истощение слоя хрящевых тканей, что приводит к увеличению интенсивности трения между головками костей, закрытых суставной сумкой. Заболевание чаще диагностируют у пожилых пациентов.
- Ревматоидный, посттравматический артрит. В первом случае воспаление колена развивается в результате дегенеративных процессов хряща. Посттравматический артрит — следствие ушиба или падения, при котором был поврежден сустав. Обе разновидности болезни развиваются постепенно, иногда симптомы проявляются через несколько лет.
Реже диагностируют следующие заболевания:
- Менископатия. Характеризуется дистрофическими процессами в суставе, по мере их развития образуются кисты в мениске.
- Вывих надколенника, спровоцированный ослаблением мышц (при низкой активности) или врожденной гиподинамией.
- Бурсит — заболевание, которое характеризуется воспалительными процессами в структуре сумки сустава. Как правило, дальше оно не распространяется.
- Хондроматоз — патологические процессы, протекающие в структуре синовиальной жидкости. Их результатом является частичное замещение хрящевой тканью вязкой жидкости внутри суставной сумки.
- Тендинит, или поражение связок.
- Тендопатия — заболевание, которое затрагивает сухожилия околосуставных мышц.
- Деформация связок (синдром Плика).
- Дегенеративные процессы в хряще, характеризующиеся частичным омертвением и отслойкой тканей от кости (болезнь Кеннига).
- Воспаление широкого сухожилия (синдром подвздошно-большеберцового тракта).
- Липоартрит — заболевание, характеризующееся поражением участка крепления сухожилия над коленной чашечкой.
Группы риска
Некоторые люди сильнее подвержены риску развития патологий в структуре сустава. Это может быть обусловлено внешними и внутренними факторами:
- Избыточная нагрузка на нижние конечности в результате ожирения. В данном случае износ тканей сустава происходит быстрее.
- Нагрузка, связанная с профессиональной деятельностью. При этом чаще всего заболевание поражает коленный сустав спортсменов.
- Гиподинамия (врожденная или приобретенная в результате недостаточно высокой активности). В данном случае слабые мышцы плохо поддерживают сустав, что приводит к его нестабильности, травмированию.
- Дефекты опорно-двигательного аппарата. Могут быть врожденными (укорочение одной конечности) или приобретенными (сколиоз).
- Травмы.
- Возраст. С годами мягкие ткани теряют свойства: становятся менее эластичными, в них развиваются дегенеративные процессы.
- Замечено, что у женщин чаще диагностируют патологии суставов, нежели у мужчин.
Симптоматика
Источником воспалительного процесса могут выступать разные заболевания. Интересно, что большинство из них сопровождаются сходными симптомами. Выделяют некоторые признаки, характерные для определенных болезней. Так, может локально повыситься температура при воспалении (в области сустава), а болевой синдром может проявляться только под коленом. Все зависит от того, на каком участке развивается патологический процесс, который провоцирует появление таких симптомов: в связках, костных или хрящевых тканях, синовиальной жидкости или в структуре суставной сумки. Общие же признаки следующие:
- Боль. Ее интенсивность и локализация могут варьироваться в зависимости от вида и формы заболевания. Например, при остропротекающем патологическом процессе боль чувствуется сильнее. Хроническое заболевание характеризуется проходящим дискомфортом и неприятными симптомами. Чаще всего боль проявляется во время ходьбы или под воздействием интенсивных физических нагрузок.
- Скованность движений. Этот признак может сопровождаться и другими симптомами. При хронических заболеваниях часто ощущается скованность без прочих проявлений. В данном случае сложно передвигаться, появляется хромота, нет возможности продолжать активную деятельность, заниматься спортом.
- Отечность. Сустав может значительно увеличиться. Иногда он приобретает неправильную форму. В данном случае воспалиться может сустав с одной стороны, что обусловлено локализацией патологических процессов. На ранних стадиях отечность является следствием острого течения болезни. Если опухло все колено, в большинстве случаев это означает, что воспалительный процесс распространился.
- Хруст при движении. Этот признак может говорить о патологиях в суставе, связанных с дегенеративными процессами в хрящевых или костных тканях.
- Покраснение кожных покровов на пораженных участках конечности.
При некоторых заболеваниях боль проявляется в определенное время суток, например, к вечеру она чувствуется острее. Изначально неприятные ощущения в суставе возникают при движении, но по мере развития патологии болевой синдром дает о себе знать и в состоянии покоя.
Заболевания, связанные с дегенеративными процессами в тканях суставов (артрит, артроз), на начальном этапе могут никак себя не проявлять. Эти патологии развиваются постепенно, иногда в течение многих лет. Лишь когда процессы становятся необратимыми, возникают симптомы болезни.
Способы лечения
При появлении первых признаков воспаления делают холодный компресс. Функциональность коленного сустава может быть восстановлена инвазивным и неинвазивным методами. Во втором случае лечить воспаление можно препаратами в форме таблеток, а также средствами наружного действия (мази, гели). Инвазивные методы предполагают необходимость нарушения целостности кожных покровов. Наиболее простые процедуры — инъекции. При этом в сустав вводят хондропротекторы. Это вещества, которые способствуют снижению трения и останавливают развитие других патологических процессов.
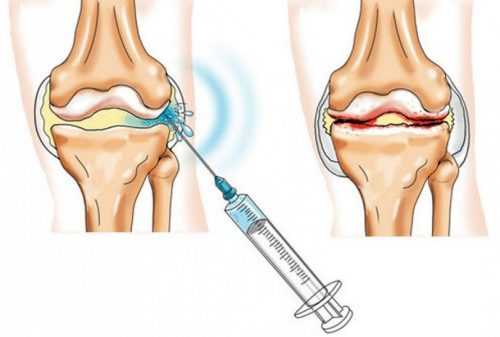
Наиболее сложный инвазивный метод лечения — хирургическое вмешательство. При этом удаляют отмершие ткани или участки, подверженные воздействию необратимых патологических процессов.
Такой способ восстановления подвижности применяют в крайних случаях, когда терапия не дала результатов.
Чтобы начать лечение, проводят диагностику. На следующих этапах выполняется симптоматическая терапия. Важно восстановить функцию сустава, для чего может быть назначен курс ЛФК.
Симптоматическая терапия направлена на снятие признаков воспаления, таких как боль, отечность, покраснение, внешняя деформация сустава. Назначают противовоспалительные, анальгетические средства, антибиотики. В особых случаях показаны кортикостероиды. Эти препараты помогают снять острые симптомы заболевания, однако с их помощью не получится устранить источник инфекции (бактерии, вирусы), который послужил развитию воспалительного процесса.
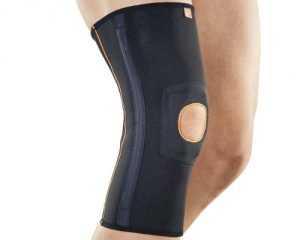 Применяют метод иммобилизации сустава. При этом его фиксируют специальным бандажом или повязкой. В результате устраняется причина развития определенных дегенеративных процессов — патологий, которые дают о себе знать при движении (вывих и т. п.).
Применяют метод иммобилизации сустава. При этом его фиксируют специальным бандажом или повязкой. В результате устраняется причина развития определенных дегенеративных процессов — патологий, которые дают о себе знать при движении (вывих и т. п.).
Часто при заболеваниях колена показан массаж. С его помощью можно восстановить функции и свойства мягких тканей: повышается эластичность, налаживается работа кровеносной системы на пораженном участке.
Эффективным методом лечения является и ЛФК. Упражнения должны быть статичными. Динамика при восстановлении функциональности сустава обеспечивает дополнительную нагрузку. А на время лечения как раз необходимо полностью прекратить или максимально ограничить физическую активность.
Все мероприятия проводятся после консультации с врачом, так как терапия при разных заболеваниях имеет свои особенности.
Народные рецепты
Лечение воспаления коленного сустава проводят домашними средствами. Важно использовать неагрессивные лекарства, которые действуют мягко и не смогут навредить. Наиболее эффективные рецепты:
- Настойка на основе каланхоэ. Помогает снять воспаление, убрать боль. Для приготовления понадобится водка и каланхоэ. Компоненты подготавливают в равных пропорциях. Настаивать лекарство нужно в течение 1 недели. Его помещают в темное место. Перед применением средство нужно процедить. Используется настойка в качестве растирки.
- При хронических воспалительных процессах показаны теплые ванны (не горячие!) с добавлением в воду эфирных масел календулы, зверобоя, эвкалипта, сандала, тимьяна.
- Пьют отвары трав, которые оказывают общее противовоспалительное действие. Для этого подойдет зверобой, календула, листья брусники. Продолжительность лечения таким способом довольно длительная — несколько месяцев. Ежедневно необходимо употреблять не менее ½ стакана отвара однократно. В сутки рекомендуется пить лекарство несколько раз.
При воспалительных процессах в суставах используют компрессы. Хороший эффект обеспечивает перетертый лук.
Бурсит плечевого сустава: симптомы, причины, лечение
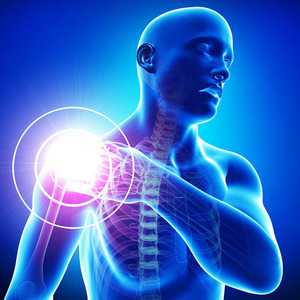 Одной из наиболее распространенных патологий суставов является бурсит – раздражение или воспаление синовиальной сумки. В человеческом теле насчитывается более 140 синовиальных сумок, и такое заболевание может развиться в любой из них. Однако наиболее часто врачи диагностируют поражение локтевых, коленных и плечевых суставов.
Одной из наиболее распространенных патологий суставов является бурсит – раздражение или воспаление синовиальной сумки. В человеческом теле насчитывается более 140 синовиальных сумок, и такое заболевание может развиться в любой из них. Однако наиболее часто врачи диагностируют поражение локтевых, коленных и плечевых суставов.
Обычно такая патология сопровождается воспалением сухожилий.
Бурсит относится к заболеваниям опорно-двигательного аппарата и чаще всего диагностируется у людей, чья работа непосредственно связанна с постоянной нагрузкой на суставы. Особенно часто такая патология встречается у спортсменов.
Как правило, при адекватном лечении, нарушение проходит в течение пары недель и не представляет собой серьезной опасности для здоровья и жизни человека.
Причины развития бурсита
Это заболевание диагностируется довольно часто и может возникать по различным причинам:
- как следствие травмы – ушиба, растяжения, порезов, ран и ссадин;
- результат частых физических перегрузок, связанных с работой или определенными видами спорта;
- вследствие артрита и/или подагры;
- в результате нарушений обмена веществ в организме, аллергических реакций, инфекций, общей интоксикации, аутоиммунных процессов;
- под воздействием постоянного напряжения одного и того же сустава на протяжении длительного времени.
И, хотя большинство причин развития у пациента бурсита плечевого сустава известно современной медицине, нередко нарушение развивается безо всяких видимых оснований.
Очевидно, что бурсит плечевого сустава – очень частое заболевание у профессиональных спортсменов или любителей определенных видов спорта, грузчиков и других людей, деятельность которых предполагает постоянную нагрузку на эту область.
Травматический бурсит часто поражает людей моложе 35 лет, в основном – представителей мужского пола. И, хотя такое заболевание не несет серьезных последствий для общего здоровья человека, следует помнить, что повторные травмы пораженного сустава могут спровоцировать развитие хронической формы болезни, вылечить которую в разы сложнее.
Разновидности болезни и характерные для них симптомы
Современная медицина подразделяет бурситы по нескольким признакам. Так, с точки зрения клинического течения заболевания выделяют:
- Острый бурсит, для которого характерна сильная, внезапная боль, усиливающаяся при любом движении пораженного сустава. В зависимости от локализации воспаления суставной сумки, болевой синдром может выражаться по-разному – в данном случае больной не может свободно завести руку за голову. Над пораженным суставом возникает крайне болезненная точка, а боль может распространяться в шею или вниз по поверхности руки. Обычно в области пораженного плеча развивается покраснение, отек и припухлость, возможно также местное повышение температуры.
- Хронический бурсит, при котором возникает слабая боль, длиться намного дольше острого. Для Хронической формы патологии характерно появление плотного образования в районе пораженного плеча, кожа над которым подвижна и внешне выглядит нормально, а функция руки не нарушена, однако присутствует длительное ограничение подвижности.
При бурсите плечевого сустава любые неосторожные движения рукой причиняют боль, и чем острее течение болезни – тем выше интенсивность болевого синдрома.
Кроме того, современная медицина выделяет несколько разных видов бурсита, развивающихся по сходным причинам, но протекающих по-разному:
- известковый бурсит предполагает длительное воспаление синовиальной сумки, которое способствует избыточному накоплению кальция и превращению его в известь. Если провести адекватное лечение воспаления, прогноз при такой форме патологии довольно благоприятный;
- калькулезный бурсит характеризуется множественными отложениями кальция в синовиальной сумке, которые четко видны на рентгеновском снимке пораженного сустава. Обычно удалить такие патологические скопления и восстановить работоспособность сустава можно только хирургическим путем;
- субакромиальный бурсит предполагает воспаление одноименно синовиальной сумки, которое считается относительно легкой формой синдрома вращательной манжеты плеча. При такой форме болезни неприятные ощущения проявляются при подъеме руки над головой и исчезают либо уменьшаются при ее свободном свисании вдоль туловища;
- субдельтовидный и субкоракоидальный бурсит – поражения суставных сумок, имеющих характерную локализацию.
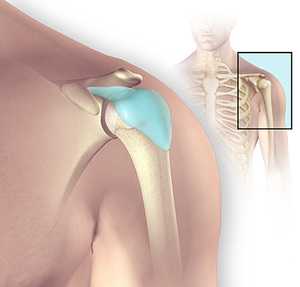 В принципе, главным признаком любого воспаления считается появление болезненности. В данном случае боль при любой форме патологии возникает при отведении руки назад либо совершения ею вращательных движений.
В принципе, главным признаком любого воспаления считается появление болезненности. В данном случае боль при любой форме патологии возникает при отведении руки назад либо совершения ею вращательных движений.
Кроме того, при пальпации пораженного сустава появляется резкая и очень сильная боль.
Помимо болезненности пораженного сустава, при бурсите плеча присутствуют также признаки некоторой скованности движений, дискомфорт, опухлость, покраснение кожных покровов вокруг пораженной области, локальное повышение температуры.
При этом тонус плечевых мышц повышен, соединительная ткань увеличена в объеме.
Возможно также появление чувства онемения в конечности и симптомов общего недомогания.
Лечение бурсита плечевого сустава
При обнаружении у себя каких-либо из приведенных выше клинических признаков бурсита, следует в кратчайшие сроки обратиться к врачу.
После постановки окончательного диагноза плечевой бурсит, специалист назначит адекватное лечение в зависимости от формы болезни.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В данном случае, основной целью лечения является снижение интенсивности болевого синдрома и воспаления, максимальное увеличение подвижности сустава и предотвращение перехода болезни в хроническую форму, которая может в будущем привести к рецидиву либо инвалидности.
При острой форме бурсита современные медики чаще всего предлагают пациенту консервативные методики лечения, не считая необходимым обязательное оперативное вмешательство. Обычно пораженный сустав подвергается обездвиживанию с помощью бандажа или фиксирующей повязки, что позволяет удерживать руку в несколько приподнятом положении. Как правило, обязательным условием лечения выступает обеспечение пораженному суставу покоя. Чтобы снизить интенсивность боли и уменьшить воспаление, врач может назначить нестероидные противовоспалительные препараты, а при очень сильных болях – анестетики.
Кроме того, систематически больную область подвергают массированию через ткань с помощью пакета со льдом.
Если у врача возникают подозрения относительно бурсита с сопутствующими травмами, он может дополнительно направить больного к ортопеду, который и будет определять лечение на основе общего диагноза.
В любом случае, такое заболевание как бурсит предполагает использование комплексной терапии, которая сводиться к использованию таких методик:
- методы физиотерапевтического воздействия;
- медикаментозная терапия, включающая противовоспалительные средства, препараты из группы стероидов, антибиотики, анальгетики и др.;
- хирургические варианты лечения;
- лечебные гимнастические упражнения, физкультура;
- мануальная терапия;
- иглоукалывание.
При хроническом бурсите необходимо удаление скопившегося патологического экссудата, а также последующее промывание пораженных суставных полостей антисептическими растворами.
В сложных случаях может быть назначено хирургическое вскрытие полости суставной сумки. На сегодняшний день довольно широкой распространенностью пользуются лазерные и ультразвуковые методики лечения бурсита.
 Примечательно, что только опытный врач может точно установить диагноз и назначить пациенту адекватное лечение.
Примечательно, что только опытный врач может точно установить диагноз и назначить пациенту адекватное лечение.
Поэтому, при появлении каких-либо признаков болезни, в первую очередь, необходимо обращаться к врачу, не занимаясь самолечением.
Ведь, порой самостоятельные попытки избавиться от такой болезни могут не только не оказать нужного эффекта, а и привести к серьезным осложнениям.
Профилактика бурсита плеча
Разобравшись с тем, как и чем лечить наш бурсит, перейдем к не менее важному вопросу — своевременной и правильной профилактике болезни.
Среди основных профилактических мер в данном случае особое внимание стоит обратить на:
- сведение к минимуму постоянных травм синовиальной сумки;
- обязательное применение специальных защитных повязок при физических нагрузках;
- обязательная обработка антисептиком даже незначительных повреждений;
- своевременное лечение различных инфекционных болезней.
Суставы человеческого тела представляют собой сложные механизмы, и повреждение любой из их составляющих может в будущем привести к серьезным неприятностям. При своевременном обращении к медикам, большая часть пациентов полностью излечиваются от бурсита консервативными методами, особенно на ранних этапах заболевания. Ведь, успех терапии в данном случае зависит только от сроков ее использования.
Заболевания спинного мозга долгое время оставались сложной для диагностики патологией. Как правило, диагноз устанавливался уже при развернутой клинической картине, что существенно ухудшало прогноз и возможности реабилитации. В настоящее время, благодаря доступности методов лучевой диагностики, многие патологии нервной системы обнаруживаются еще на бессимптомном этапе и, по сути, являются случайной находкой во время исследования. К таким болезням относится и гидромиелия.
Определение
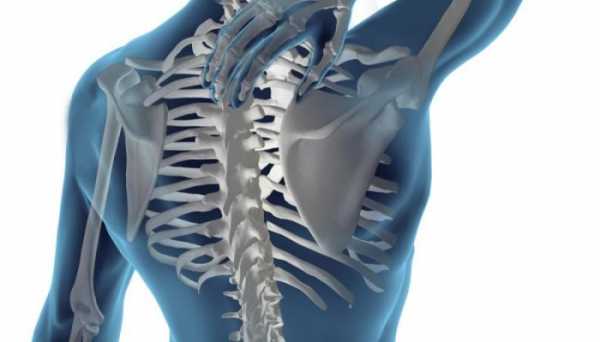
Гидромиелия – это не что иное, как расширение центрального канала спинного мозга. Он представляет собой узкую полость, заполненную ликвором. Располагается канал на протяжении всего спинного мозга, вверху сообщаясь с четвертым желудочком головного мозга, а внизу расширяется, а затем заканчивается слепо. На этом уровне он носит название терминального желудочка.
Однако, как видно из названия, спинномозговая полость не изменяется сама по себе. Она расширяется под давлением жидкости, которая задерживается в канале. Эта патология аналогична скоплению жидкости в головном мозге, больше известной под названием гидроцефалии. Иногда эти болезни взаимосвязаны, и гидромиелия является следствием поражения головного мозга. Этот патологический процесс еще называют водянкой спинного мозга.
К гидромиелии также относят незаращение центрального канала. В норме к 35–40 годам он зарастает в шейном и грудном отделах у большинства здоровых людей.
В медицинской литературе нередко упоминается гидросирингомиелия и сирингомиелия. Есть ли общее у этих терминов?
Гидросирингомиелия
Долгие годы в отношении гидромиелии и сирингомиелии возникала терминологическая путаница. Многие авторы объединяли эти патологические состояния в одно название – гидросирингомиелию.
Патологические процессы в спинном мозге достаточно многообразны. Кроме расширения центрального канала, в окружающем его пространстве могут формироваться полости, заполненные глиозной тканью. Это и есть сирингомиелия. Они могут быть связаны с расширенным каналом или располагаться обособленно и замкнуто. И в связи с этим невропатологи выделяют три варианта патологического процесса.
Согласно классификации Т. Milhorat (2000 г.) это следующие формы сирингомиелии:
- Несообщающаяся центральноканальная (собственно сирингомиелия).
- Сообщающаяся центральноканальная (гидросирингомиелия).
- Несообщающаяся экстраканальная (собственно гидромиелия).
На практике большинство врачей употребляют разные термины, подразумевая под гидромиелией и сирингомиелией один и тот же патологический процесс.
Почему нарушается нормальная циркуляция ликвора в спинальном канале? Что препятствует его оттоку? Каковы основные причины гидромиелии?
Причины

Заболевание может развиваться по многим причинам. Чаще всего этот процесс начинается еще в детском и подростковом возрасте, а после 30–35 лет появляются первые симптомы. Иногда патология прогрессирует с первого дня жизни, если она связана с врожденными структурными аномалиями позвоночника.
Гидромиелия бывает двух видов:
- Идиопатическая, или истинная. Этот диагноз устанавливают, когда невозможно выявить фактор, приводящий к нарушению циркуляции ликвора в спинальной канале.
- Вторичная.
Вторичная форма – это следствие основного патологического процесса. Наиболее частыми причинами ее развития являются:
- Структурные аномалии в области соединения черепа с позвоночником (краниовертебральный переход). Это может быть врожденная болезнь Арнольда-Киари второго типа, нетипичное расположение зубовидного отростка второго шейного позвонка, смещение вверх затылочного отверстия и затылочных мыщелков (базилярная импрессия).
- Ассоциация с гидроцефалией. Обычно речь идет о выраженном нарушении оттока спинномозговой жидкости в полости черепа.
- Травмы головы и позвоночника.
- Кисты, заполненные жидкостью в области задней черепной ямки, мешающие циркуляции ликвора.
- Различные опухоли – доброкачественные и злокачественные. Они могут располагаться в области большого затылочного отверстия или экстрамедуллярно – вокруг спинного мозга. Также к гидромиелии приводят и внутримозговые объемные образования.
- Воспалительные процессы в спинном мозге (поперечный миелит) и оболочках – арахноидит.
- Деформирующая остеодистрофия, или болезнь Педжета. Это поражение костной системы, которое ведет к деформации позвоночника и спинального канала.
- Кровоизлияния.
- Инфекционные болезни, затрагивающие спинной мозг и окружающее его пространство.
Однако не все врачи придерживаются такой классификации. По мнению некоторых неврологов, истинная форма возникает лишь в случае врожденных пороков развития опорно-двигательной системы. А во всех остальных случаях речь идет о смешанном варианте – гидросирингомиелии.
Какие отделы позвоночного столба чаще всего поражает патологический процесс?
Локализация
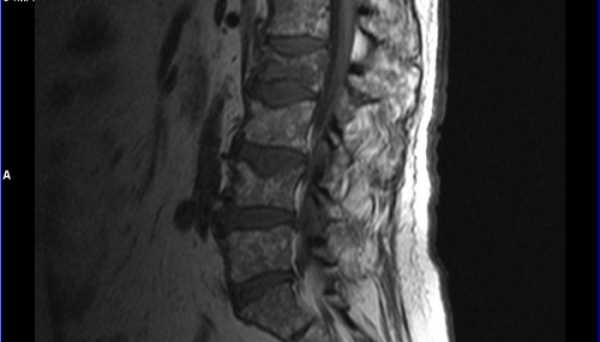
Чаще всего гидромиелический процесс развивается в шейном отделе позвоночного столба. При проведении МРТ расширение центрального канала на этом уровне можно обнаружить даже у людей, не предъявляющих никаких неврологических жалоб. Грудной отдел поражается несколько реже, но такая локализация также характерна для этой патологии.
На уровне пояснично-крестцового отдела нарушения циркуляции ликвора практически не встречаются. Однако терминальное расширение центрального канала – желудочек Краузе – также относят к частным случаям гидромиелии.
Как проявляется эта патология?
Проявления
Прежде всего следует помнить, что собственно гидромиелию нельзя отнести к болезни. Это лишь нарушение циркуляции спинномозговой жидкости и локальное расширение центрального канала в шейном и грудном отделах – структурные особенности конкретного человека, возникшие под влиянием определенных факторов.
В большинстве случаев этот диагноз – результат случайной находки при выполнении магнитно-резонансной томографии позвоночника по поводу другого заболевания.
Нередко патология никак себе не проявляет. И человек даже не подозревает, что в его спинном мозге возникли структурные изменения. Однако по мере прогрессирования болезни ситуация меняется. Как только расширение канала и скопление жидкости становится значимым, усиливается давление на спинной мозг. Это приводит к его отеку и нарушению трофики.
Закономерным следствием сдавления спинного мозга является развитие определенных неврологических симптомов. На что будут жаловаться пациенты с этим заболеванием?
Неврологические симптомы
Неврологическая симптоматика при водянке спинного мозга зависит от тяжести заболевания, причинного фактора и локализации патологического процесса.
При гидромиелии в шейном отделе первые клинические признаки начнут появляться в области плечевого пояса и рук. Если же процесс затронул и грудной отдел, то неприятные ощущения переместятся ниже. В этом случае двигательные и чувствительные нарушения затронут руки, грудную клетку, область живота и поясницы и даже ноги.
Чаще всего пациенты отмечают такие симптомы:
- Атрофия мускулатуры рук.
- Мышечная слабость.
- Нарушение кровообращения в кончиках пальцев с развитием цианоза (посинением).
- Потливость или, наоборот, сухость кожных покровов.
- Ограничение движений в руках.
- Ощущение похолодания в конечностях.
- Снижение сухожильных рефлексов.
- Боли в руках, на уровне грудного отдела позвоночника.
- Судороги.
- Выпадение температурной и болевой чувствительности при гидросирингомиелии. Этот симптом обычно наблюдается в области рук, плечевого пояса, груди.
- Значительное снижение глубокого мышечного чувства.
Как подтвердить этот диагноз?
Диагностика
Для подтверждения гидромиелии используют миелографию и компьютерную томографию, однако информативным и надежным методом диагностики этого заболевания является магнитно-резонансная томография.
На МРТ можно обнаружить гидромиелические полости. Обычно они достигают небольших размеров в диаметре – от 0,2 до 0,4 см и заполнены ликвором. Поперечник спинного мозга на этом уровне не расширен.
При гидросирингомиелии на МРТ будут также видны веретеновидные полости, заполненные ликвором и не накапливающие контрастное вещество. Поперечник спинного мозга на этом уровне расширяется.
Лечение
Как лечится водянка спинного мозга и есть ли необходимость в проведении терапии? Как правило, если эта патология является случайной находкой на МРТ и не сопровождается неврологической симптоматикой, то лечение не проводится.
В том случае, если заболевание прогрессируют и появляются характерные жалобы, подбором терапии занимаются невролог и нейрохирург. Однако все лечебные мероприятия должны проводиться с осторожностью, учитывая, что патологический процесс локализуется преимущественно в шейном и грудном отделах.
В первую очередь при нарушении циркуляции ликвора необходимо попытаться ликвидировать основную причину, вызвавшую это заболевание. Это возможно в ситуации, когда причинным фактором является инфекция, травма или кровоизлияние.
При опухолевом и метастатическом поражении проводится удаление новообразования. При врожденных пороках развития черепа и позвоночника выбор лечения весьма ограничен, однако при некоторых патологиях возможно выполнение реконструктивных нейрохирургических операций.
Собственно гидромиелию можно устранить, лишь восстановив нормальную циркуляцию ликвора. Это достигается при помощи установления специального шунта, как и при гидроцефалии.
Гидромиелия – это патологический процесс, который не всегда ухудшает качество жизни. Однако если симптомы уже появились, без адекватной нейрохирургической помощи обойтись нельзя.
artrit.lechenie-sustavy.ru
Болезни суставов коленей: симптомы и лечение суставов
Содержание статьи:
Человеческие суставы всегда несли на себе огромную нагрузку. Они имеют сложное строение, большую уязвимость и нередко страдают от заболеваний и травм.
Каждый человек, хотя бы однажды испытавший боль коленного сустава, захочет от нее поскорее избавиться, потому, как ограничения в движении конечностей мешают больному вести активный образ жизни. Заболевания коленного сустава имеют различную этиологию и симптомы.
Повседневная активная деятельность человека может в какой-то мере спровоцировать многочисленные патологические изменения в сочленениях, в том числе и болезни колен. Только врач может поставить диагноз и отличить, к примеру, воспаление в коленной чашечке от другого заболевания, а ведь лечение разных патологий имеет кардинальные различия.
Провоцирующие факторы заболеваний и их симптомы
Растяжения связок, ушиб колена и любые травмы коленного сустава (это список можно продолжать очень долго) – рано или поздно с этими патологиями и их признаками сталкивается каждый человек. Малейшее неловкое движение при работе на даче или уборке жилища может вызвать острую мучительную боль.
«Синдром разбитых коленок» каждому помнится из детства. Зачастую люди не обращают внимания на падения и незначительные травмы, а вспоминают о них лишь тогда, когда внезапно возникают болезни коленного сустава и их симптомы. Воспаление в коленной чашечке обязательно влечет за собой патологические изменения в тканях сустава и нарушение обменных процессов.
Кровообращение в коленном суставе может быть нарушено в результате неравномерного роста кровеносных путей. Чаще всего такая патология встречается в подростковом возрасте. Тело не успевает расти за органами и системами. Возникший дисбаланс может спровоцировать нарушения функциональности коленного сустава.
Хронические или острые заболевания локтевого, тазобедренного или голеностопного сустава могут вызвать воспаление в коленной чашечке. Запускать такое состояние нельзя, поскольку оно может привести к инвалидности.
Самыми коварными причинами заболеваний коленного сустава являются инфекции, которые имеют вялотекущий характер.
Их провоцируют различные виды микроорганизмов. Опасность кроется в том, что больной не ощущает дискомфорта, а начинает бить тревогу только тогда, когда воспаление зашло слишком далеко.
Порой пациенты по отношению к своему здоровью впадают в две крайности. Первые бегут к доктору после того, как на суставе появится незначительная царапина. Другие терпят боль долго и попадают в больницу уже тогда, когда их двигательная активность значительно сократилась.
Врачи выделяют самые характерные симптомы заболеваний коленного сустава. Обнаружив их у себя, пациент должен немедленно обратиться за консультацией к доктору.
К ним относятся:
- Непрекращающаяся острая или ноющая боль в колене.
- Уплотнение или припухлость в области коленной чашечки.
- Нарушение подвижности сустава.
- При инфекционном заболевании повышенная температура тела.
Патологии коленного сустава
Основные симптомы рассекающего остеохондрита (болезни в области коленного сустава):
- голень выскальзывает при ходьбе;
- нога в колене подкашивается;
- возникают сопровождающиеся болью щелчки;
- постоянная боль;
- появился отек;
- прихрамывающая походка.
Этиология болезни колен и чашечки сегодня еще до конца не изучена, известно только то, что недуг поражает молодое поколение. При обнаружении у себя подобных симптомов с походом к врачу затягивать нельзя.
Киста Беккера – это опухолевое заболевание, которое можно обнаружить при пальпации коленного сустава. Коленная капсула ослабевает, вследствие чего развивается набухание синовиальной сумки. Локализуется поражение на задней части колена. Это заболевание имеет и другие названия – грыжа или бурсит подколенной ямки.
К симптомам гонартроза (артроз коленного сочленения) относятся следующие проявления:
- сильная режущая боль при нагрузках, которая стихает в состоянии покоя;
- отечность колена;
- хруст во время ходьбы;
Данное заболевание входит в группу дегенеративно-дистрофических патологий суставных поверхностей хрящевой ткани.
Но самым распространенным заболеванием колена является артрит. Болезнь может предшествовать ревматизму или существовать самостоятельно. Симптомы, дающие сигнал о безотлагательном обращении к врачу:
- Нарастающая во время движения боль.
- Покраснение.
- Локальный отек.
Заболевание Шляттера – его признаки и лечение
Зачастую суставные недуги предназначены только для определенной группы пациентов. Такое «поведение» характерно для болезни Шляттера (остеохондроз большеберцовой кости), которая возникает преимущественно у подростков.
В группу риска входят юные спортсмены, занимающиеся футболом, волейболом, баскетболом, фигурным катанием, хоккеем, балетом, гимнастикой. Симптомы: боль и припухлость уменьшаются в состоянии покоя и усиливаются при беге или выполнении прыжков. Обычно болезнь Шляттера затрагивает только коленное сочленение. Ниже коленной чашечки появляется болезненная шишка.
Заболевание Шляттера развивается в период полового созревания и его причиной является быстрое развитие подростка. Чаще всего недуг поражает девочек после 11-ти лет и мальчиков в возрасте от 13-ти лет.
Остаточная деформация, которая похожа на шишки коленного сочленения наблюдается довольно редко, а ревматические признаки появляются при изменениях погоды. В период обострения болезни Шляттера сухожилия подколенной чашечки отходят от мышц передней бедренной части, из-за чего возникает тянущее ощущение.
Лечение патологии занимает достаточно много времени, но прогноз утешительный: с возрастом недуг отступает.
Помимо часто встречающихся болезней коленного диартроза существуют патологии, которые встречаются значительно реже. Вот их список:
- остеопороз;
- тендинит;
- подагра;
- мениск колена;
- хондромаляция надколенника;
- суставная мышь.
Комплексное лечение патологий и их проявлений
Основное лечение суставных недугов заключается, в первую очередь, в купировании болевого синдрома, после чего следует устранение основной причины заболевания (зачастую это воспаление).
Затем лечение направляется на восстановление двигательных функций и структуры тканей сустава. Далее необходимы профилактические меры по борьбе с заболеваниями колен и их симптомами.
Не всегда местное лечение обеспечивает ликвидацию основной причины болезни. Терапевтические мероприятия должны проходить в комплексе:
- медикаменты, снимающие воспаление;
- противовоспалительные стероидные средства;
- хондропротекторы;
- лекарства, повышающие сопротивляемость иммунной системы;
- физиотерапевтические процедуры;
- лечебные диеты;
- сеансы массажа;
- лечебная физкультура;
- мануальное лечение.
Коленные суставы человека ежедневно испытывают на себе сильнейшую нагрузку. Кроме того, что они выдерживают массу тела, колени активно участвуют в движении. Вот почему патологические изменения в коленных суставах так часто наблюдаются у людей с избыточным весом.
Больные обязательно должны соблюдать специальную диету, при которой запрещено употреблять соленые, пряные, острые, сладкие и мучные продукты. Пациент обязан понимать, что как только он сбросит лишние килограммы со своего тела, сразу же отступит и боль в коленях.
В период реабилитации важна лечебная гимнастика. Особый эффект обеспечивают упражнения в воде: аквааэробика и обычное плавание. Всестороннее действие на мышцы стимулирует кровообращение в хрящевой ткани. Занятия спортом следует продолжать и тогда, когда наступит полное выздоровление.
Народные терапевтические методики
Зачастую лечение остеоартрита, болезни Шляттера и гонартроза предусматривает использование различных компрессов и примочек, приготовленных по народным рецептам.
- Свежие корни хрена необходимо очистить от кожуры и измельчить мясорубкой или теркой до состояния кашицы. Массу положить в кастрюлю, добавить к ней немного воды и поставить на умеренный огонь примерно на полчаса. Остуженную массу нужно выложить на сложенную в несколько раз марлю и приложить к больному суставу. Такое лечение следует проводить в период обострения патологии, при сильных болях. Когда тело ощутит жжение, процедуру следует завершить. Боль постепенно отступит, улучшится и общее состояние пациента.
- Аналогичного эффекта можно добиться компрессами из репчатого лука. Такой метод хорошо помогает при синдроме Шляттера и ревматическом артрите. Берут луковицы среднего размера и натирают их на терке. Полученную кашицу прикладывают к поврежденному коленному суставу, а сверху покрывают марлей. Поскольку лук может вызвать ожог, держать такой компресс нужно только до появления жжения.
- Растворят и выведут из суставов соли примочки из соды. Готовят щелочной раствор так: 1 ст. ложку соды растворяют в 1000 мл воды и смачивают этой жидкостью сложенную вчетверо марлю, которую затем прикладывают к больному суставу. Такие процедуры рекомендуется делать ежедневно до полного исчезновения болей. Длительность – 10 минут.
- Процесс выведения соли из сустава можно ускорить приемом сока из черной редьки. Ежедневно следует употреблять 2-3 столовые ложки такого напитка.
- Не менее популярным является лечение травяными ваннами. Для этого используют сборы, состоящие из коры рябины, ромашки, зверобоя, хмеля и соломы.
Перед применением любых лекарственных препаратов и народных средств, дабы не нанести вред своему организму, нужно обязательно проконсультироваться с лечащим врачом. Доктор учитывает не только общее состояние пациента, но и индивидуальную непереносимость некоторых средств.
Многие патологии коленных суставов сегодня значительно «помолодели», то есть они наблюдаются у молодого поколения. Это обусловлено негативными влияниями окружающей среды, многочасовым времяпрепровождением возле компьютера, употреблением некачественных продуктов.
Позднее обращение к врачу приводит к тому, что заболевание переходит в хроническую стадию. В данном случае прогноз очень неблагоприятный и победить недуг практически невозможно. Своевременное и полное обследование обеспечит пациенту раннюю диагностику болезни и гарантирует полное выздоровление.
sustav.info
Болезни коленного сустава – симптомы и борьба с проблемами суставов
Болезни суставов – бич нашего тысячелетия. Если раньше такие недуги считались уделом пенсионеров, то теперь от них испытывает дискомфорт и молодежь. Статистика сурова: проблема с суставами наблюдаются у трети обитателей планеты. Чтобы быть во «всеоружии» и вовремя начать бороться с коварной хворью, нужно переварить максимум информации и действовать «на опережение». Давайте рассмотрим болезни коленного сустава: симптомы, причины появления и методы борьбы, а также диагнозы, связанные с поражением других суставов.
Симптоматика
Лечение болезней суставов ног и рук, равно как и других недугов, начинается с определения правильного диагноза. Чтобы его установить, нужно выявить первые тревожные сигналы и обратиться за заключением к профильному доктору.
Итак, начнем изучать болезни суставов: симптомы, лечение и меры профилактики.
Болезни суставов портят жизнь даже молодым
Проявления, свидетельствующие о том, что у вас проблемы с суставами:
- Боли. Неприятные ощущения постигают, как во время физической активности, так и в полном покое, включая время сна. Нередко пострадавшие от недуга просыпаются, корчась от боли. Со временем неприятные ощущения усиливаются.
- Скованность движений. Ярко выраженный пример – «окаменелость» конечностей после отдыха. Стоит полежать несколько часов на диване, и передвигаться уже проблематично. Если размяться, походить, то все пройдет, но это только на начальном этапе, далее ситуация усугубляется.
- Проблемы с коленями. Во время преодоления возвышенностей или при спуске в коленях возникают неприятные ощущения. Такие сигналы свидетельствуют о развития остеоартроза. При ожирении болезни коленных суставов и их лечение усложняются.
- «Заклинивание» костей.
- Местные изменения. В местах поражения могут появиться уплотнения, деформация тканей, покраснение кожи, припухлость.
- Нарушение мелкой моторики. Лечение болезней локтевого сустава и мелких суставов требуется тем, кто с трудом справляется с такими задачами, как вдевание нитки в иголку, вышивание, открывание замочной скважины и т.д.
- Хруст. Звуки, похожие на разламывание веток, должны заставить вас подумать о лечении болезней плечевого и других суставов.
- Болевые ощущения в тканях большого пальца ноги, носящие резкий и острый характер. Такие сигналы свидетельствуют о появлении артрита либо подагры.
- Частая простуда, сопровождающаяся болями в суставах.
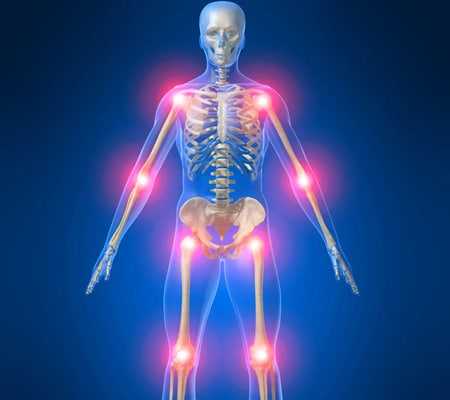
Таково расположение крупных суставов
Следует отметить, что симптоматика болезней суставов стопы ног, коленей, рук может отличаться, а лечение зависит от поставленного диагноза.
к оглавлению ↑Лечение
Поговорим о том, чем снять боль, если симптомы болезни тазобедренного или другого сустава несовместимы с комфортной жизнью, а также о лечении недуга.
к оглавлению ↑Этапы терапии
Борются с недугами суставов по такой схеме действий:
- избавление от болезненных ощущений;
- восстановление хряща;
- борьба с инфекцией, спровоцировавшей проблему;
- улучшение защитного фона организма;
- ликвидация аллергической реакции.
Лечебные меры включают в себя и употребление лекарств, и процедуры, и физкультуру, и диету, и санаторную реабилитацию, а иногда – в тяжелых случаях, и операцию.
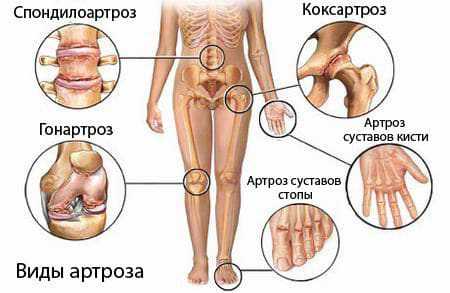
Разновидности артроза суставов
к оглавлению ↑Народные методики лечения
Все больше болезней люди предпочитают искоренять при помощи натуральных препаратов – даров природы. Как верно подмечено: все новое – есть хорошо забытое старое. Можно ли народными средствами вылечить болезнь суставов ног и рук? Еще бы, травы способны и снять боль, и уничтожить инфекцию, и избавить от воспаления – почему бы этим не воспользоваться во благо здоровья?!
Лучше применять сразу комбинацию растений, тогда эффект увеличится в разы. Запоминайте состав сборов:
- Череда, багульник, ландыш, донник, зверобой, девясил, хвощ, тысячелистник, ягоды можжевельника, семена льна. Соотношение трав – 5/3/3/3/3/2/2/2/2/1.
- Фиалка, багульник, ромашка, зверобой, хмель, чабрец, крапива, почки сосны, конский щавель, мята, липа, семена укропа. Соотношение растений – 4/4/3/3/3/3/ 2/2/2/1/1/1.
Готовится лечебный чай по такой схеме: пару ложек сбора залить парой чашек кипятка, настоять, процедить, разделить на 3 части, употребить на протяжении суток до еды.
Приемы сборов внутрь народные целители рекомендуют комбинировать с наружным лечением – тоже природного характера. В качестве мазей для обработки болезненных мест подойдут такие составы:
- Смесь из горчицы, камфоры, яичного белка, водки (состав веществ в граммах – 25/25/50/250). Втирать это средство следует на ночь.
- Мазь, приготовленная из корней репейника (лопуха). Наносить пару раз в неделю, желательно во время пребывания в бане.
- Теплый воск. Для избавления от боли необходимо намазывать несколько слоев воска, зато и результат мгновенный.

Своевременное обращение к врачу убережет вас от операции
к оглавлению ↑Консервативный путь
загрузка…
Этот вариант лечения – самый распространенный. Базируется на применении аптечных препаратов, среди которых числятся:
- вещества для введения в ткани состава;
- таблетки/капсулы;
- препараты для инъекций.
В свою очередь перечисленные лекарства делятся на такие типы:
- Симптоматические – ликвидирующие симптомы недуга, чаще это вещества, снимающие воспаление и боль.
- Этиотропные – борющиеся с причиной болезни. К примеру, аутоиммунные нарушения корректируют при помощи гормонов, при инфекциях выписывают антибиотики.

Инъекция для лечения артроза плечевого сустава
Использование лекарств умело комбинируется со специальными упражнениями, массажем, процедурами, а иногда и диетой.
к оглавлению ↑Операция
Если перечисленные варианты лечения не оказали должного действия или заболевание запущено, врачи могут предложить сделать операцию. К оперативному вмешательству следует правильно подготовиться, пройти обследования, после операции необходимо соблюдать меры предосторожности, иногда это полное обездвиживание, чаще – ношение специальных повязок, шин.
Какие операции предлагают больным?
- Артродез – фиксация в определенной позиции;
- артропластика – возвращение двигательной функции;
- вживление искусственного протеза сустава.
Какая именно вам нужна операция, поможет ли она побороть болезнь или просто облегчит состояние, должны сказать врачи. Естественно, вы вправе настаивать на вмешательстве, если в ходе болезни появились уродующие тело новообразования, но не навредит ли это здоровью, способен решить лечащий врач.
Это важно знать! Чаще всего наблюдаются болезни суставов у женщин 45-55 лет, поэтому представительницам прекрасного пола нужно усиленно следить за симптомами и вовремя начинать курс лечения.
Умеренная физическая активность – лучшая страховка от проблем с суставами
к оглавлению ↑Профилактические действия
Врачебная мудрость гласит: профилактика – лучшее лечение. Запоминайте, как вы можете уберечь суставы от недуга.
Ожирение – одна из часто встречающихся причин поражения суставов. Следите за весом, вовремя прощайтесь с жировыми запасами.
Движение – жизнь. Только делайте упор на аэробику, плавание, а не силовые тренировки.
Регулярно сдавайте анализы на кальций. При его недостатке принимайте соответствующие препараты.
Откажитесь от таких пагубных привычек, как потребление алкоголя, табака. Эти вещества – убийцы костей и хрящей.
Следите за осанкой. Обычный сколиоз может стать причиной поражения суставов.
Если ваша работа связана с физической активностью, не перегружайте руки и ноги.
к оглавлению ↑Видео: все о болезнях суставов
Раз вы знакомы с симптомами, лечением и профилактикой болезней суставов, значит, есть шансы, что ваши конечности будут долго оставаться здоровыми.
3ladies.su
причины, лечение, почему болят колени, что делать, как и чем лечить
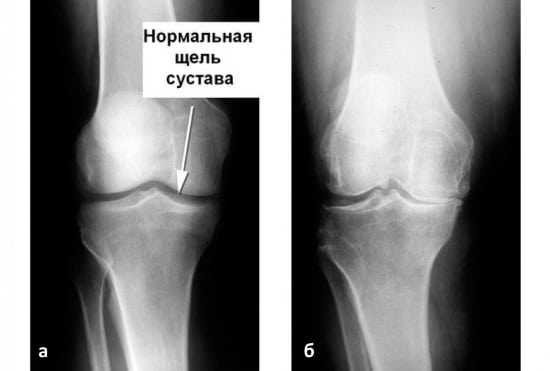
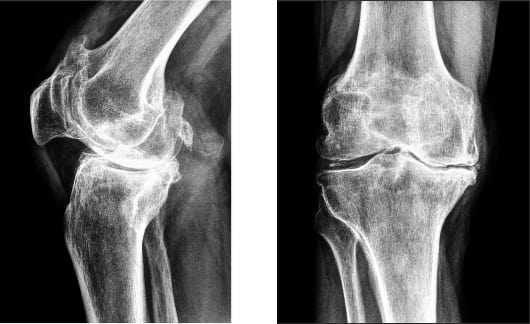
На изображении справа заметно сращение суставной щели.
Коленный сустав является одним из самых крупных и сложных. Ежедневно он подвергается огромной нагрузке, поэтому неудивительно, что периодически он перестает функционировать нормально. Если болят колени, заметен их отек, причем боль практически постоянная, то необходимо обязательно обратиться к врачу. Такое патологическое состояние может быть сигналом о развитии одного из заболеваний, деформирующего сустав. Естественно, необходимо научиться различать ситуации, когда визит к врачу очень нужен. Но отсутствие лечения или самостоятельная терапия может привести к осложнениям.
Строение коленного сустава
Чтобы лучше понять, почему болят колени, нужно разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые большие кости имеют по два выступа: внутренний и наружный мыщелки.
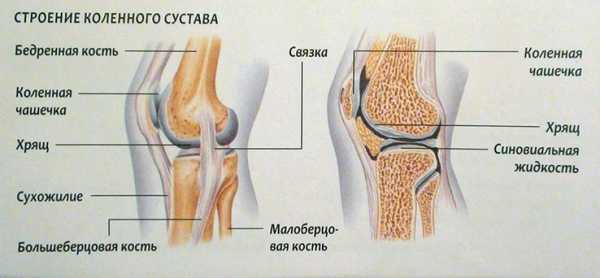
Все поверхности, которые соприкасаются друг с другом, покрыты гиалиновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, его амортизационные свойства. Вокруг этого соединения костей находится своеобразная капсула, изнутри выстланная синовиальным слоем. Она наполнена синовиальной жидкостью, благодаря которой производится питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не только из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мышцами, сухожилиями. Коленная чашечка крепится к другим элементам посредством собственной связки. Для того чтобы колено двигалось, необходимо 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется посредством нервов и кровеносных сосудов, которые размещены в мягких тканях, окружающих сустав.
Боль в коленном суставе: причины появления
Если колено стало болеть, появился отек, подвижность ограничена, а дискомфорт является достаточно сильным, необходимо срочно обратиться к врачу. Если деструктивный процесс уже начался, то полностью вылечить колено будет невозможно. Однако остановить или замедлить его прогрессирование удастся.
Итак, можно выделить такие причины боли в коленном суставе:
- гонартроз. Он встречается практически в 50% всех случаев поражения сочленения. Патология развивается очень долго. Среди симптомов этой болезни можно выделить такие: колено не болит в состоянии покоя, однако человеку становится трудно подниматься по лестнице, долго ходить, приседать и вставать с корточек. Во время движения больной слышит хруст в колене, у него снижается подвижность. Со временем, вследствие изнашивания хряща, расстояние между костными поверхностями уменьшается. При этом появляются остеофиты, нервы и сосуды сдавливаются, а само колено деформируется;

Гонартроз коленного сустава на рентгене.
- менископатия, а также образование кисты мениска. Чаще болит только одно колено. Причиной появления патологии может стать единичная травма или периодическое повреждение сустава. Во время обострения боль острая, пульсирующая, резкая, сильная. При этом заболевании деформация суставу не грозит, но воспаление может затронуть синовиальные сумки;

- проблемы с кровообращением(некроз). При этом нарушается питание колена. Чаще всего такое состояние проявляется у подростков. Именно у них происходит слишком быстрый рост костей, при котором их питание несколько затрудняется. Если сначала боль в коленном суставе достаточно сильная, то через некоторое время ее интенсивность уменьшается. Боль обычно локализуется в одной точке, и не распространяется на все колено. Дискомфорт может усиливаться вследствие переохлаждения;
- артрит. Это воспалительная патология колена, которая может диагностироваться у молодых людей, особенно женщин. При этом болит колено очень сильно, пораженная область характеризуется отеком, кожа краснеет. Болевые ощущения ночью становятся более выраженными. Колено болит даже в состоянии покоя, при перемене погоды. Причина развития патологии заключается в чрезмерной массе тела, пожилом возрасте, слабости иммунитета;

- бурсит. Это воспалительное поражение синовиальных сумок колена. Характерными симптомами патологии являются покраснение кожи в пораженной области, отек, снижение амплитуды движений. Полости синовиальных сумок наполняются экссудатом, который содержит вредоносные микроорганизмы. Причиной развития патологии является травма, чрезмерная физическая нагрузка. Колено не только очень сильно болит, у человека появляется общая слабость и недомогание;

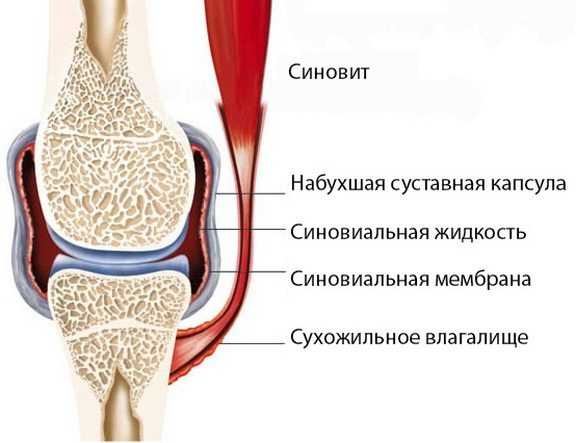
- синовит. Тут воспаление затрагивает синовиальную оболочку коленного сустава. В области сочленения при этом появляется отек и жгучая боль;
- периартрит. Данное заболевание чаще диагностируется у женщин, обладающих большой массой тела, и которым уже исполнилось 40 лет. Дискомфорт при этом чувствуется при подъеме по лестнице, при выпрямлении ноги. Патологический процесс затрагивает сухожилия, связки и мышцы, капсулу сочленения. Боль ноющая, на конечности появляется отек;
- хондроматоз. Данное заболевание характеризуется образованием небольших узелков из хрящевой ткани, которые располагаются в оболочке суставной сумки. При этом проявляется обезвоживание сустава, его подвижность ограничивается, слышится хруст при движении. Так как мягкие ткани защемляются, больной ощущает сильную боль;
- хондромаляция коленной чашечки. Тут дегенеративным изменениям подвергается хрящ: он попросту отмирает. Причины такого патологического состояния банальны: травма колена, особенности некоторых профессий. При этом болит колено очень сильно, дискомфорт становится более выраженным при любом движении. В левом или правом колене очень хорошо слышится хруст, треск. Стоять на пораженной конечности человек практически не может;
- опухоль кости. Боль в колене появляется вследствие разрастания новообразования, которое сдавливает мягкие ткани с нервами и кровеносными сосудами;
- киста Бейкера. Это небольшая по размерам грыжа, которая может встречаться у молодых людей и детей от 3 до 7 лет. Она настолько мала, что ее не всегда можно диагностировать при осмотре. Она не представляет угрозы для здоровья человека и не представляет дискомфорта. Однако если она разрастается, то сочленение может болеть, особенно при сгибании и выпрямлении ноги. Если грыжа большая, то производится операция по ее удалению;

- тендинит коленного сустава. Это воспаление сухожилий в области колена, которое не может нормально выполнять свои функции. Заболеванию подвержены практически все. Боль обычно ноющая, а пораженная область реагирует на смену погоды;

- остеохондрит наколенника. Тут происходит отслаивание хряща от суставной поверхности. На первых порах болит колено не очень сильно, но со временем ее интенсивность увеличивается, а к патологическому процессу присоединяется воспаление;
- болезнь Кенига. Тут некоторая часть хряща может отделяться от кости и перемещаться внутри сочленения. Движение при этом затрудняется, появляется неострая боль. С прогрессированием наблюдается также отек коленного сочленения. Лечение патологии у взрослых производить труднее, чем у детей;
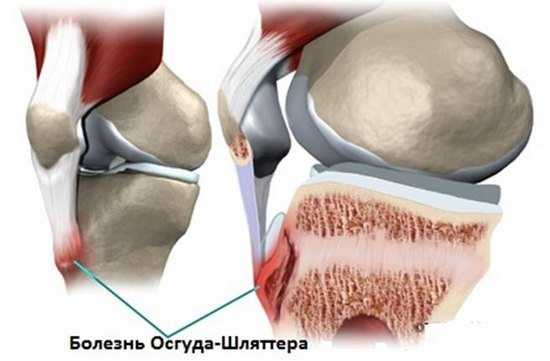
- патология Осгуда-Шляттера. Она предусматривает образование шишки в области колена. Чаще всего болезнь диагностируется у мальчиков, а также людей, занимающихся спортом. Боль при этом резкая, усиливающаяся при сгибании и выпрямлении ноги.
Эти причины являются основными, но не единственными. Поэтому необходимо рассмотреть и другие факторы, вследствие воздействия которых появляется боль в колене.
Заболевания других органов, как причина болевых ощущений в колене
Некоторые патологии, которые не имеют отношения к коленному суставу, могут вызывать в нем болевые ощущения:
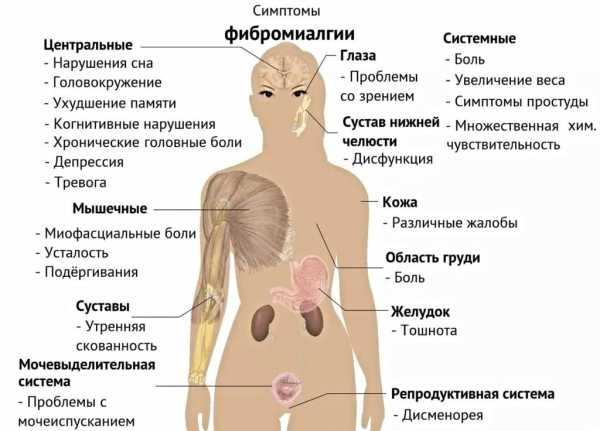
- Фибромиалгия. Дискомфорт локализуется в мышцах и мягких тканях, но может отдавать в сочленения, расположенные поблизости. Воспалительный процесс при этом не развивается. Кроме ноющей боли в коленном суставе, человек ощущает скованность в движениях, усталость, у него могут появляться судороги.
- Дисплазия или коксартроз тазобедренного сустава. Болевой синдром в этом случае распространяется на всю ногу.
- Невропатия седалищного нерва. Его защемляют позвонки пояснично-крестцового отдела позвоночника. Сильная пульсирующая боль может отдавать в бедро и колено.
Какие системные патологии могут вызвать боли в колене? Кроме тех причин, которые уже были описаны выше, существуют и другие факторы, способствующие развитию болевого синдрома:
- подагра. Возникает представленное заболевание вследствие нарушения обмена мочевой кислоты в организме. Она плохо выводится из него, превращается в отложения солей, которые накапливаются в суставах. Болеть в этом случае может и колено. Причем боль очень острая, резкая. Чаще патология возникает у мужчин, которые злоупотребляют спиртными напитками, неправильно питаются. В области поражения кожа становится красной, а ночью коленный сустав болит сильнее. Продолжительность приступа составляет от пары дней до нескольких недель;
- остеопороз. Патология связана с низкой плотностью костной ткани вследствие ее неправильного формирования. Боль в коленном суставе при этом тупая и ноющая, убрать ее не так просто. Кости при этой патологии сильно подвержены переломам;
- ревматоидный артрит. Это системная патология, которая характеризуется воспалением соединительной ткани. Свое активное развитие она начинает при снижении защитных функций организма. Проявляется чувством скованности, которое человек может ощутить после длительного пребывания в состоянии покоя;
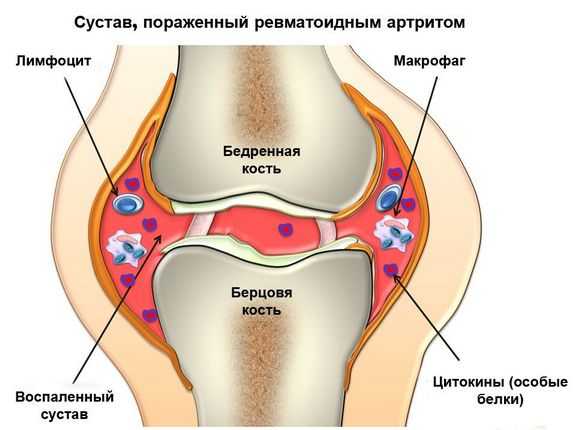
- остеомиелит. Представленная бактериальная патология вызывает достаточно сильные боли сверлящего характера. В области пораженного сочленения краснеет кожа, а дискомфорт усиливается при любом движении. Опасность этого заболевания в том, что его последствием является начало отмирания костного мозга;
- инфекционные заболевания. Они характеризуются болевыми ощущениями в области коленного сустава, которые проходят после курса лечения антибиотиками;
- заболевание Паджета. В этом случае костная ткань формируется неправильно, поэтому позвоночник начинает деформироваться. При этой патологии поражаются именно трубчатые кости, которые впоследствии становятся очень хрупкими. Распознать эту болезнь достаточно сложно, так как симптомы могут и не проявляться. Единственное, что может говорить о наличии патологии – это то, что больное колено болит ночью, а в месте поражения ощущается тепло.

Если боль в коленях была вызвана системным заболеванием или патологией скелета, то полностью избавиться от нее получается не всегда. Однако лечение нужно производить обязательно, чтобы болезнь не развивалась дальше или хотя бы замедлила свое течение.
Травма, как причина появления болевого синдрома
Патологические процессы в этом случае могут развиваться как сразу после получения повреждения, так и через некоторое время после него. Можно выделить такие травмы коленного сустава:
- Отрыв, надрыв или разрыв связок колена. Эти травмы приводят к появлению синдрома «выдвигания» сочленения. Кроме того, человек чувствует сильную боль, развивается гемартроз сочленения, которое становится нестабильным.
- Ушиб. Тут интенсивность болевого синдрома невелика. Каких-либо серьезных последствий после ушиба не остается. Отек, а также гематома обычно исчезают самостоятельно через одну-две недели.
- Разрыв мениска. К нему приводит сильный удар в переднюю область коленного сочленения. После того как пройдет острый период патологии, болевой синдром обычно беспокоит больного во время подъема по лестнице, который осуществить достаточно трудно. В области коленного сустава наблюдается небольшой отек.
- Перелом. Он появляется при падении с большой высоты или сильном ударном влиянии. Боль при этом сильная, резкая, в пораженной области появляется отек, а кожа бледнеет. Стоять на поврежденной ноге пострадавший самостоятельно не может. Во время перелома слышится хруст и треск, а кость может прорывать кожный покров.
- Разрыв сухожилия. Эта травма встречается нечасто, однако она приводит сначала к острой, а потом к ноющей боли. При ходьбе боль левом или правом колене усиливается.
- Вывих коленного сустава. В этом случае какая-то из составляющих частей сустава может выходить из него.
Травма может вызвать хронические заболевания. Подробнее об этом смотрите в видео:
Большинство патологий коленного сочленения имеют похожие симптомы, поэтому распознать их бывает достаточно трудно. Именно поэтому самолечением заниматься не стоит, так как можно усугубить положение еще больше.
Кто входит в группу риска
Боли в коленном суставе, хруст и отек в пораженной области у некоторых людей появляются чаще, чем у других. В группу риска входят те люди, у которых:
- Наличие первичных патологий.
- Генетическая предрасположенность.
- Постоянные спортивные перегрузки колена.
- Чрезмерный вес тела.
- Травма.
- Было оперативное вмешательство на коленном суставе.
- Недостаточно хорошее развитие мышечного аппарата коленного сочленения.
Кроме того, больше заболеваниям колена подвержены женщины, а также люди преклонного и старшего возраста.
В каких случаях надо обязательно обращаться к врачу

Если человек почувствовал, что у него болят колени, то в срочном порядке ему нужно обратиться к специалисту в таком случае:
- У больного уже более двух месяцев появляется ноющая боль, которая не дает спокойно спать ночью.
- Если болевой синдром отличается высокой интенсивностью, появляется внезапно.
- В коленном суставе при ходьбе слышится хруст.
- Колени болят ежедневно, причем в определенное время, при наличии определенных условий.
- В коленном суставе время от времени чувствуется неустойчивость.
- Если присутствуют дополнительные патологические признаки: сыпь на коже, лихорадка, повышенная температура.
- Появилась ноющая боль, которая сопровождается деформацией сочленений, ограничением их подвижности.
- Болевой синдром становится постоянным спутником человека.
- Появились признаки воспалительного процесса: покраснение кожи, отек, повысилась местная температура в области поражения.
Уже этих признаков достаточно, чтобы принять решение обратиться к врачу. Затягивая визит, больной увеличивает срок и сложность терапии, а также дает возможность патологии развиваться далее.
Разновидности болевых ощущений
Почему болят колени, большинство причин развития патологического состояния уже понятны. Но характер болевых ощущений может быть разным. Например, в зависимости от вызвавшего ее заболевания боль бывает следующего характера:
- резкая, острая. Ее вызывает разрыв мениска или связок, реактивный артрит, острая фаза бурсита;
- тупая, тянущая. Спровоцировать ее может бурсит или синовит;
- ноющая. Этот тип болевых ощущений характерен для артроза, гонартроза;
- пульсирующая. Ее человек чувствует при травме менисков или вследствие поражения деформирующим артрозом;
- жгучая. Она характерна для защемления седалищного нерва, а также туберкулеза костей;
- колющая. Ее вызывает киста синовиальной сумки. А еще колющая боль характерна для остеопороза, застарелой травмы менисков;
- сверлящая. Ее вызывает остеомиелит;
- периодическая. Она появляется, когда у больного развивается воспаление сухожилий или мышц;
- простреливающая. Ее вызывает защемление нервных окончаний.
Диагностика патологии и первая помощь
Многие люди жалуются на то, что у них болят колени, что делать при этом они не знают. А ведь когда чувствуется боль и хруст в коленном суставе, необходимо обязательно пройти обследование и начать лечение.

Диагностика предусматривает использование таких процедур:
- Лабораторные анализы крови и мочи.
- Биохимический анализ крови.
- Пункция костного мозга и синовиальной жидкости.
- Мазки на наличие бактериальной микрофлоры.
- Артроскопия. Эта процедура используется и как диагностика, и как лечение при болях в сочленении. Делать ее несложно, и длительного периода реабилитации не требуется.
- Рентгенография.
- МРТ или КТ.
- УЗИ.
- Денситометрия.
Боль в коленном суставе: первая помощь
Если человек ощущает ноющую или тянущую боль в ноге в области колена, прежде всего, он должен обеспечить покой конечности. Лечение в домашних условиях предусматривает прием обезболивающих или противовоспалительных препаратов — Анальгина, Парацетамола, Ибупрофена.

Снять болевой синдром можно при помощи холодного компресса. Применяется холод, как способ обезболивания, когда причиной болевых ощущений является травма. Конечность обездвиживается и кладется на возвышенность. Когда в области сочленения есть раны, их следует обработать антисептиком. Эти меры не являются полноценным лечением. Их нужно предпринимать только перед визитом к доктору.
Боли в коленях: медикаментозное лечение
Итак, что делать, если в суставе слышится хруст и чувствуется сильный дискомфорт? Для начала следует узнать почему появляются эти симптомы. Одним из этапов терапии является медикаментозное лечение. Итак, при болях в коленном суставе быстро снять тяжелую симптоматику можно с помощью таких препаратов:
Лечить некоторые патологии необходимо при помощи операции. При наличии жидкости в полости коленного сочленения ее необходимо удалить. Кисту тоже можно лечить посредством операции или же гидрокортизоновой блокадой.

Если болят суставы вследствие травмы, то в некоторых случаях приходится делать вправление костей. На пораженное сочленение накладывается тугая повязка, ортез и даже гипс. Лечить конечность нужно не только при помощи таблеток. Часто больному назначается ношение или использование специальных ортопедических приспособлений, чтобы можно было снять нагрузку с колена.
Лечить системные патологии необходимо комплексно. Боли в коленях в этих случаях приходится лечить при помощи иммуносупрессоров, противовоспалительных средств, глюкокортикостероидов. Для устранения симптоматики гонартроза применяются инъекции лекарственных препаратов в сустав, хондропротекторы.
Лечебная гимнастика и массаж
Если болит коленный сустав при вставании, слышится хруст, а дискомфорт беспокоит даже ночью, избавиться от тугоподвижности и снять болевой синдром помогут физические упражнения, а также сеансы массажа.

При этом гимнастику нужно делать, если человеку не очень больно и с позволения врача. Все упражнения выполняются медленно. Резких движений делать нельзя. Если колени при этом сильно болят, то нужно перейти на максимально простые упражнения. Еженедельно нагрузку можно увеличивать.
В положении лежа или сидя можно делать сгибание и разгибание конечностей, поочередные полуобороты, подтягивание колен к животу, отведение ног в стороны. Закончив комплекс упражнений, надо отдохнуть, после чего перейти к массажу. Эта процедура тоже очень эффективна для избавления от болей.
Больные колени можно разминать, растирать самостоятельно, но будет лучше, если это будет делать специалист. Для того чтобы избавиться от большинства симптомов, нужно выполнять курс массажных процедур, один сеанс которых длится не более 20 минут. Выполняется растирание внутренней и внешней, а также боковых поверхностей, надавливание на коленную чашечку. Во время выполнения процедур нужно следить за тем, чтобы человеку не было больно.
В данном видео доктор Одинцов проводит показательный массаж колена пациенту:
Как лечить коленные суставы в домашних условиях?
Хруст в коленях, а также болевые ощущения, появляющиеся ночью – это неприятное явление. Почему эти симптомы появляются, уже известно. Однако снять боль и восстановить нормальную функциональность сустава можно не только медикаментами. Сделать это можно в домашних условиях при помощи народных средств.
Быстро избавиться от патологии не получится. Таким способом нужно лечить колено не менее двух месяцев. Кроме того, нужно найти действительно эффективные средства, которые имеют хорошие отзывы.

Полезными могут быть следующие рецепты:
- В пол-литра кипятка следует засыпать 2 большие ложки травы сабельника, после чего нужно дать ему настояться. Пить средство следует дважды в день по 100 мл. Можно накладывать на больное колено отвар сабельника в качестве компресса на ночь.
- Избавиться от болей поможет отвар овса. Для его приготовления надо взять литр воды и стакан зерна. Смесь кипятится, после чего оставляется на ночь для настаивания. За день нужно употребить 2 стакана жидкости, разделив ее на несколько частей. Лечить суставы таким способом нужно 2 недели.
- Чтобы снять неприятные ощущения и улучшить кровообращения в пораженной области, можно применить компресс из тертого картофеля и хрена, взятого в равных пропорциях. Он поможет достаточно быстро избавиться от болей. Накладывать компресс надо на больное колено и накрывать чистой тканью. Смыть его следует через 15 минут. Чтобы снять неприятную симптоматику, достаточно всего 10 процедур.
- Неплохие отзывы получил и компресс из горчицы, который прикладывается к больной ноге на ночь. Для его приготовления берется столовая ложка горчицы, смешивается с таким же количеством меда и соды. Уже к утру компресс поможет снять сильный дискомфорт.
- Если болят коленные суставы, для растирания можно применять настойку горького перца. Половину литровой банки следует заполнить порезанным перцем, а потом залить спирт до самого верха емкости. Настаивать средство нужно неделю.
Можно проводить самомассаж колена в домашних условиях. Как это сделать, смотрите в видео:
Если уже известно, почему появились неприятные ощущения, то можно подобрать соответствующие народные методы терапии, которые помогут их снять. Но перед этим следует проконсультироваться с доктором.
Профилактика патологии
Чтобы коленные суставы долго время оставались здоровыми и функционировали хорошо, необходимо соблюдать простые рекомендации врачей:
- Уменьшить нагрузку на сочленение.
- Рационально сочетать отдых и труд.
- Своевременно лечить любые инфекционные заболевания в организме.
- Не допускать переохлаждения конечностей.
- После 35 лет желательно начать принимать хондропротекторы.
- Во время занятий спортом необходимо защищать суставы наколенниками — специальными ортопедическими приспособлениями для фиксации сочленения.
- Важно нормализовать свой вес.
- Не последнюю роль в здоровье скелета играет питание. Лучше уменьшить потребление животных насыщенных жиров, белого хлеба, сладостей. Следует ввести в рацион больше клетчатки, растительных масел, овощей и фруктов. Правильное питание не только поможет снять дискомфорт, но и улучшит функциональность суставов.
Травматолог Виталий Казакевич рассказывает о реабилитации травмированного колена:
sustavlive.ru
Болезни коленного сустава: симптомы, строение, лечение
На разных этапах развития человеческого организма (дети, подростки, взрослые, старики) возникают неприятные ощущения в области колена. Которое имеет сложное строение: бедренная, большеберцовая кость, надколенник, суставная капсула (мыщелки, мениски), связки, сухожилья. Нога может делать сгибание, разгибание, вращение в согнутом положении.
Заболевания коленного сустава связаны с различными травмами связок сухожилий, воспалительных процессов, деструкций (разрушений хрящевой ткани), большими нагрузками. Любые неприятные ощущения в области колена могут быть сигналом различных видов заболеваний.
Болезни коленного сочленения могут иметь серьёзное последствие, если вовремя не лечить. Нужно не заниматься самолечением, а обратиться к врачу. Правильно установленный диагноз, успех выздоровления.
Болезни коленного сустава список имеют довольно внушительный:

- Артрит (воспалительный процесс, имеет различное происхождение).
- Артроз (изнашивание хряща, дистрофия).
- Хронический надколенный вывих (поражение связок).
- Тендинит (воспаление сухожилия).
- Бурсит (воспаляется сумка с жидкостью, которая служит амортизатором в области колена).
- Менископатия (заболевание мениска, образуется киста, камни, растяжения, надрывы).
- Синовит (воспаление синовиальной оболочки).
- Киста Бейкера (опухоль под коленом).
- Болезнь Гоффа (повреждается жировая ткань в колене, возникает артроз).
- Б. Осгуда-Шлаттера (поражения бугра большеберцовой кости).
- Хондропатия надколенника (деформирующие изменения).
- Хондроматоз (хрящевые узлы в суставной полости).
- Заболевание Кёнига (от кости отслаивается хрящ).
- Остеопороз (костная ткань имеет структурное изменение, возможны переломы).
- Туберкулёз кости (её разрушение, появляется омертвевший эпителий).
- Остеомелит кости (с помощью бактерий появляется гнойный процесс в костных участках тела).
Симптомы
Болезни коленного сустава человека во многих случаях проявляются в виде длительной боли во время сгибания и разгибания ноги, припухлости, отёчности, непонятного треска в области колена, тяжёлого передвижения при ходьбе. При артритах и бурситах может появляться температура. При артрозах, менископатиях и тендипатиях, боль сначала незначительна, а потом усиливается до полного обездвиживания ноги.
Симптомы заболевания при воспалительных и дистрофических проявлениях могут немного отличаться. Благодаря этому можно понять какая их характерность. Например, болезни мениска коленного сустава возникаю от последствия ударов и травм коленной чашечки. Боль проявляется на наружной поверхности, колено увеличивается в объёме, поднимается температура в его области, при сгибании слышны щелчки, сложно ходить по лестнице.
Симптомы болезни коленного сустава – это первый сигнал к тому, что нужно обратиться к врачу. Различные болезни в этой области могут быть вызваны последствием травм, сильными нагрузками, наследственно, нарушениями нормальной деятельности организма.
Лечение
При неприятных ощущениях в колени, врач делает тщательный осмотр и диагностику:
- МРТ.
- Рентген.
- Ультразвук.
- Денситрометрию.
- Пункцию.
- Биопсию.
- Микробиологические исследования.
- Серологический анализ.
- Общий анализ крови, мочи.
После проведенного обследования, делается точный диагноз и назначается лечение болезни коленного сустава. У каждого заболевания есть конкретное лечение. Общие предпосылки:
- Обездвижить, снизить нагрузку на проблемный участок (бандаж, костыли).
- Холодный и горячий компресс (по назначению врача).
- Противовоспалительные, обезболивающие препараты.
При конкретных заболеваниях применяют:
- Хондропротекторы.
- Физиотерапию.
- Лечебную гимнастику.
- Хирургическое вмешательство.
- Ендопротезирование.
- Народную медицину.
Очень часто на боли в области колена жалуется подрастающее поколение. Это связанно с тем, что костная ткань растёт быстрее, остальные процессы немного замедленные. И поэтому возникают неприятные ощущения, тянущие боли. Мои пациенты пользуются проверенным средством, благодаря которому можно избавится от болей за 2 недели без особых усилий. Но если они не проходят, нужно обратиться к врачу.
Болезнь коленных суставов у подростков
Заболевание Осгуда-Шлаттера (остеохондропатия) у взрослых не наблюдается. Происходит омертвление кости в области колена. Чаще всего болеют мальчики (10-15 лет), которые профессионально занимаются спортом. Лечение требует длительного времени. Характерна тенденция: болезнь сочленений у подростков полностью исчезает, когда организм прекращает расти.
Болезнь Гоффа
Это заболевание сложно диагностируется. Жировое тело повреждается или растворяется в области колена, перестаёт исполнять роль буфера. Если вовремя не обнаружить, то переходит в артроз. Чаще всего оно возникает при травмах, нарушениях гормонального баланса или же последствие самого артроза. Возникает сильная боль в колене, припухлость. Лечение болезни Гоффа коленного сустава может быть консервативным (медикаментозно, физиотерапия, гимнастика) или радикальным (хирургическое вмешательство).

Грыжа Беккера
В подколенной области возникает образование в виде опухоли. Возникает впоследствии травм или заболеваний (например, остеоартроз, синевит, повреждения мениска). Нарушается процесс кровообращения, иннервация, развивается тромбофлебит. Лечение грыжи Беккера коленного сустава происходит из устранения главной причины его возникновения, пункции (прокалывания), а также хирургическим методом.
Лечение коленного сочленение, строение которого очень сложно, может долго протекать и тяжело. Поэтому важно заниматься профилактикой и бережно относится к своему здоровью.
Видео по теме
sustavy-bolyat.ru